Терапія інфекційного ендокардиту базується на кількох принципах:
1. Терапія повинна бути по можливості етіотропної, тобто спрямованої на ерадикацію конкретного збудника.
2. Необхідно застосовувати комбінацію декількох антибактеріальних препаратів для досягнення високих бактерицидних концентрацій і попередження розвитку резистентності.
Терапія повинна бути тривалою: при захворюванні стрептококової етіології - не менше 4 тижнів, стафілококової - 6 тижнів, при захворюванні, викликаному грамнегативними збудниками, - не менше 8 тижнів.
4. При наростанні ознак імунного конфлікту у формі гломерулонефриту, васкуліту, міокардиту та ін. А також проявів інфекційно-токсичного шоку розглядають питання про призначення ГКС.
5. При гострих формах інфекційного ендокардиту, викликаного переважно стафілококами і грамнегативними мікроорганізмами, доцільно проведення імунотерапії (антистафілококовий плазма, антистафілококовий у-глобулін) і дезінтоксикації.
6. При відсутності ефекту протягом 2 тижнів після застосування адекватної антибіотикотерапії необхідна консультація кардіохірурга. Хірургічне лікування слід проводити за суворими показаннями і своєчасно.
• етіотропна терапія: антибіотикотерапія під контролем чутливості збудника, застосування ГКС і ін.
• симптоматичне лікування СН та ускладнень.
• застосування аміодарону у хворих з симптомними або важкими шлуночковими аритміями;
• внутрішньовенне введення симпатоміметичних засобів (допаміну та / або добутаміну);
• непрямі антикоагулянти у хворих з постійною формою фібриляції передсердь, наявністю тромбів в порожнинах серця, тромбоемболії в анамнезі.
При виборі антибіотика слід враховувати результати мікробіологічного дослідження, чутливість виділеного збудника.
Труднощі лікування перш за все обумовлені широким поширенням нетипових збудників захворювання з високою резистентністю багатьох мікроорганізмів до існуючих антибіотиків. Важливе значення має і той факт, що антибіотики погано проникають в клапани серця і міокард і в багатьох випадках (наприклад при наявності штучних клапанів серця, шунтів, кардіостимуляторів) протягом ендокардиту не завжди прогнозовано. При виявленні інфекційного ендокардиту антибактеріальне лікування необхідно починати якомога раніше, не чекаючи ідентифікації збудника, оскільки процес швидко діссемінірует. У випадках з невстановленим збудником інфекційного ендокардиту рекомендують починати терапію бета-лактамними антибіотиками і аміноглікозидами (схема 7.1). Відсутність ефекту через 3-5 днів і негативні результати бактеріологічного дослідження дозволяють припустити наявність стафилококкового ендокардиту, який найімовірніше обумовлений пеніцілліно- і метіціллінорезістентних стафілококами, що вимагає заміни антибіотика.
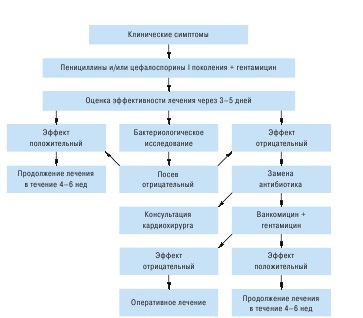
Алгоритм емпіричного лікування інфекційного ендокардиту
Сучасна етіотропна хіміотерапія інфекційного ендокардиту у хворих з нормальною функцією нирок представлена в табл. 7.2.
Етіотропна хіміотерапія інфекційного ендокардиту
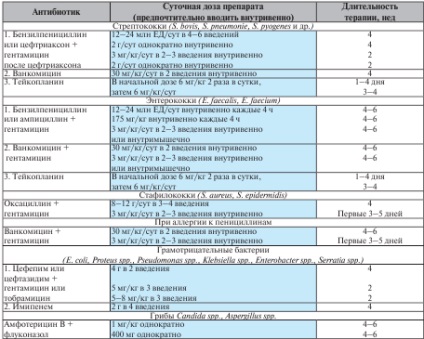
Сучасна антибіотикотерапія ентерококкового ендокардиту з урахуванням того, що ентерококи значно менш чутливі до бензилпеніциліну і гентаміцину, включає комбінацію антибіотиків, що володіють синергічний дією: амінопеніцилін (ампіцилін) або глікопептидні антибіотики (ванкоміцин, тейкопланін) з аміноглікозидами (гентаміцин, стрептоміцин). Серйозну проблему представляють інфекційний ендокардит, викликаний ентерококами з високим рівнем резистентності до аміноглікозидів. У цих випадках призначають тривалу (8-12 тижнів) терапію бензилпенициллином або ампіциліном в високих дозах. При алергії до бета-лактамних антибіотиків слід призначати ванкоміцин в комбінації з аміноглікозидами внутрішньовенно, тейкопланін. Частота рецидивів при цьому становить 50%. При рецидиві показано кардіохірургічне лікування з імплантацією клапана. Якщо ентерококи резистентні до пеніцилінів, аміноглікозидів і ванкоміцин, ефективної антибактеріальної терапії немає. Можливе застосування лінезоліду в дозі 600 мг кожні 12 год.
Цефалоспорини не слід застосовувати для лікування ентерококкового ендокардиту через первинної резистентності до них цих мікроорганізмів.
При стафілококової ендокардиті доведено, що бактерицидний ефект, стерилізація клапанів і профілактика їх важких пошкоджень забезпечуються швидше при використанні комбінації пеніцилінів або цефалоспоринів, стійких до дії беталактамаз, і аміноглікозидів. При неефективності терапії, виділення пеніцілліно- і метіціллінорезістентних штамів золотистого або епідермального стафілокока або при алергії до бета-лактамних антибіотиків застосовують глікопептиди (ванкоміцин, тейкопланін) в поєднанні з аміноглікозидами. У випадках алергії до бета-лактамних антибіотиків при стафілококової ендокардиті застосовують також лінкозаміди (лінкоміцин, кліндаміцин). Високої протівостафілококковий активністю відрізняється цефепим.
Ендокардити, спричинені грамнегативними мікроорганізмами, майже завжди розвиваються в результаті внутрігоспітального інфікування і лікувати їх складно через наявність у збудників різних механізмів резистентності.
Сучасна антибіотикотерапія передбачає застосування аміноглікозидів (тобраміцин, нетилмицин, амікацин) в поєднанні з цефалоспоринами Ш-1У покоління (цефтриаксон, цефепім) або карбапенеми (іміпенем, меропенем) протягом 4-6 тижнів.
При грибкових ендокардітах проводять комбіновану хіміотерапію амфотерицином В і флуконазолом в поєднанні з хірургічним лікуванням. Навіть при оптимальному лікуванні відзначають високу смертність і пізні рецидиви захворювання (через 2 роки і більше).
Для лікування пацієнтів з ендокардитом протезувати клапанів можна використовувати комбінацію цефалоспоринів з гентаміцином або тобраміцином, ефективний ванкоміцин. При захворюванні, викликаному епідермальним стафілококом, частіше застосовують ванкоміцин / тейкопланін зрифампіцином і гентаміцин. Монотерапія рифампіцином нецелесобразно.
При тривалому проведенні антибактеріальної терапії внутрішньовенно рекомендують додавати гепарин з розрахунку 1 ОД / мл розчину антибіотика для запобігання утворенню тромбів і 1 раз в тиждень вводити амфотерицин В (50 000 ОД 990 внутрішньовенно крапельно) для попередження грибкової інфекції. Протигрибкові препарати доцільно застосовувати приблизно з середини курсу антибіотикотерапії, коли можна очікувати розвитку грибкової інфекції. Для діагностики останньої і оцінки ефективності терапії необхідно проводити посіви соскобов з кореня язика і посіви сечі для виявлення грибкової флори.
Дискусійним залишається питання про застосування ГКС, багато дослідників зверталися до цієї проблеми, але вона до цих пір не вирішена. В даний час можна стверджувати, що застосування ГКС не запобігає руйнування клапанного апарату: пригнічуючи запальну реакцію навколо вогнища інфекції, вони, навпаки, зумовлюють більш швидке руйнування клапана. Гормональна терапія веде до пригнічення клітинного і гуморального імунітету, необхідного для боротьби з інфекцією, викликає зниження фагоцитарної активності лейкоцитів і рівня освіти антитіл, які можуть сприяти генералізації септичного процесу. Призначення ГКС небажано до досягнення надійного придушення збудника антибіотиками (нормалізації температури тіла, тенденції до зниження ШОЕ). ГКС небезпечно застосовувати у випадках захворювання з негативною гемокультурой, коли лікарі змушені проводити емпіричну антибактеріальну терапію, а гормони, усуваючи лихоманку, анемію і сповільнюючи ШОЕ, позбавляють їх критеріїв оцінки ефективності цієї терапії. Неприпустимо застосування ГКС при рецидивах захворювання, особливо ранніх (протягом перших 2-3 міс), коли немає можливості провести повну ерадикацію збудника. У випадках захворювання з встановленим збудником і відомої його чутливістю до антибіотиків в застосуванні гормонів, як правило, немає необхідності.
Таким чином, ГКС не є препаратами першого ряду, вони протипоказані при гострому септичному ендокардиті, наявності септичного синдрому при підгострому септичному ендокардиті, невстановленому збуднику, відсутності ерадикації збудника, при рецидивуючому інфекційний ендокардит. Несприятливий вплив ГСК на перебіг інфекційного ендокардиту, особливо в дозі> 30 мг / сут, роблять їх застосування небажаним.
Показанням до призначення ГКС є інфекційно-токсичний шок, при якому короткочасне застосування ГКС у високих дозах (> 100-200 мг в перерахунку на преднізолон) життєво необхідно. Безсумнівним показанням до їх призначення є медикаментозна алергія. Відносним показанням до їх застосування є важке імунозапальних ураження нирок (протеїнурія> 1 г / л) і міокарда.
При інфекційному ендокардиті, особливо гострому, проводять пасивну імунізацію готовими антитоксическими сироватками з метою нейтралізації циркулюючих в крові мікробних токсинів. Найбільш ефективна гіперімунна плазма (в залежності від виду збудника - антистафилококковая, антисиньогнійна і ін.). Антистафілококову плазму вводять внутрішньовенно крапельно по 125-250 мл щодня або через день (4-6 вливань на курс). Антисинегнойную плазму вводять внутрішньовенно з розрахунку 4-6 мл / кг (в середньому 250 мл) з інтервалами між вливаннями 1-3 дні (4-6 вливань на курс). Антистафілококовий гаммаглобулин не тільки є джерелом антитіл, але стимулює також фактори неспецифічного імунітету, застосовується у вигляді внутрішньом'язових ін'єкцій по 5-10 мл щодня протягом 10 днів. Імуноглобулін людини вводять внутрішньовенно по 50 мл зі швидкістю 20-40 крапель / хв щодня протягом 3-5 днів.
Оперативне лікування проводиться як в ранні терміни захворювання при зберігаються лихоманці і бактеріємії, так і по завершенні як мінімум 4-6-тижневого курсу антибактеріальної терапії. У хірургічному лікуванні потребують близько 20% хворих на інфекційний ендокардит.
Показаннями до оперативного втручання на нативних клапанах є:
• СН внаслідок гостро виникла недостатності аортального або мітрального клапана;
• персистуюча лихоманка і бактеріємія більше 8 днів, незважаючи на антибактеріальну терапію;
• абсцеси, псевдоаневризма, порушення провідності, міокардит;
• виявлення збудників, часто не піддаються антибактеріальної терапії (гриби, Brucella, Coxiella);
• виявлення мікроорганізмів c високим потенціалом до швидкої деструкції структур серця (S. Iugdunensis);
• ураження міокарда і фіброзного кільця.
До відносних показань до хірургічного лікування інфекційного ендокардиту нативних клапанів відносять наявність масивних вегетацій на внутрішньосерцевих структурах (за даними ехокардіографії), емболії периферичних судин, виділення в гемокультуре грамнегативної палички або стафілокока.
Хірургічний метод полягає у видаленні уражених клапанних структур з вегетацією і імплантації замість нього штучного механічного або біологічного протеза. Є повідомлення про нові підходи: висічення вегетаций, ушивання перфорації стулки клапана, ізольованому протезуванні однієї із стулок мітрального або аортального клапана ксеноперікардом і санації камер серця, закриття порожнини абсцесу. Загальна 5-річна виживаність з урахуванням госпітальної летальності становить 70-75%.
Показаннями для проведення невідкладного хірургічного втручання при інфекційному ендокардиті протезувати клапанів серця є встановлення грибкової етіології інфекційного ендокардиту, поява симптомів СН, ознак порушення функції протеза, внутрішньосерцевих абсцесів, прогресування порушень провідності серця, рецидивуючі емболіческіе ускладнення. Хірургічне лікування інфекційного ендокардиту протезувати клапанів супроводжується високим операційним ризиком. Операція може знадобитися також для лікування пацієнтів з важкими системними емболіческімі ускладненнями, для видалення абсцесу селезінки або лікування микотических аневризм.