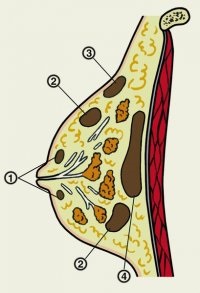
Містить (mastitis; грец. Mastos груди + -itis; синонім грудниця) - це запалення паренхіми і проміжній тканині молочної залози.
Розрізняють гострий і хронічний мастит. Залежно від функціонального стану молочної залози (наявність або відсутність лактації) виділяють лактаційний (післяпологовий) і нелактаціонний мастит. На частку лактаційного припадає 95% випадків мастит. При цьому найбільш часто (до 85%) лактаційний мастит виникає у первісток жінок. У 95% хворих збудником маститу є патогенний стафілокок, часто (до 80%) не чутливий до широко застосовуваних антибіотиків.
Вхідними воротами збудників інфекції найчастіше служать гирла молочних проток, тріщини і екскоріації сосків. Рідше зустрічається поширення інфекції гематогенним і лімфогенним шляхами з ендогенних вогнищ.
Причини маститу:
Причинами виникнення маститу є деякі форми патології вагітності, ускладнення пологів і післяпологового періоду, мастопатія. аномалії розвитку молочних залоз, супутні захворювання, що знижують імунологічну реактивність організму.
Найбільш часто розвитку маститу передує лактостаз, при якому порушується венозний кровообіг і лімфовідтік в молочній залозі і створюються сприятливі умови для розмноження мікроорганізмів в молочних протоках.
Гострий мастит:
Запальний процес в молочній залозі може обмежуватися запаленням молочних проток (галактофорит), яке супроводжується виділенням молока з домішкою гною, або запаленням залоз навколососкового гуртка (ареоли, теліт). При прогресуванні гострого маститу серозне просочування змінюється дифузної гнійної інфільтрацією паренхіми молочної залози з дрібними вогнищами гнійного розплавлення, які в подальшому зливаються, утворюючи абсцеси. Залежно від локалізації гнійного вогнища виділяють субареолярний, підшкірний, інтра- і ретромаммарний мастит.
З урахуванням перебігу запального процесу гострий мастит поділяють на серозний (початковий), інфільтративний, інфільтративно-гнійний (апостематозний - за типом «бджолиних сот»), абсцедирующий, флегмонозний, гангренозний.
Ознаками серозного маститу є набухання, набряк молочної залози, що супроводжуються підвищенням температури тіла.
Відзначаються також пітливість, слабкість, розбитість, різкі болі в молочній залозі. Залоза збільшена в розмірах, набрякла, болюча при пальпації, за допомогою якої визначається інфільтрат без чітких контурів. Зціджування молока болісно і не приносить полегшення. Кількість лейкоцитів в крові підвищується до 10-12 × 109 / л, ШОЕ збільшена до 20-30 мм в 1 ч.
При неефективному лікуванні через 2-3 дня серозний мастит може перейти в інфільтративний, який характеризується більшою виразністю клінічних ознак запалення і погіршенням загального стану хворої. З'являється гіперемія шкіри залози, при пальпації чіткіше визначається запальний інфільтрат.
Перехід в інфільтративно-гнійний і абсцедирующий мастит супроводжується посиленням загальних і місцевих симптомів запалення, більш вираженими ознаками інтоксикації. Температура тіла постійно висока або приймає гектический характер. Гіперемія шкіри ураженої залози посилюється, інфільтрат збільшується в розмірах, в одному з його ділянок з'являється флуктуація.
Флегмонозний мастит характеризується великим гнійним ураженням молочної залози без чітких меж із здоровою тканиною.
Відзначаються підвищення температури тіла до 40 °, озноб. Молочна залоза різко збільшена, покрита набряку, блискучою, гіперемійованою, з синюшним відтінком шкірою. Рано виникає регіонарний лімфаденіт. У рідкісних випадках внаслідок залучення в запальний процес судин і їх тромбозу розвивається гангренозний мастит.
Важливу роль відіграє також аутосенсібілізація організму до органоспецифічних антигенів: молоку, тканини молочної залози. Процес характеризується швидким гнійним розплавленням тканини, поширюється на клетчаточние простору грудної клітини, супроводжується некрозом шкіри і вираженою інтоксикацією. Стан хворих вкрай важкий: температура тіла підвищена до 40-41 °, пульс прискорений до 120-130 за 1 хв. Спостерігаються лейкоцитоз до 30 × 109 / л зі зсувом лейкоцитарної формули вліво, в сечі визначається білок.
Містить може ускладнюватися лимфангиитом, лімфаденітом і рідко сепсисом. Після розтину (особливо мимовільного) гнійника утворюються молочні свищі, які можуть закритися самостійно, але протягом тривалого часу.
Діагноз грунтується на даних анамнезу і результатах клінічного обстеження. Проводять бактеріологічне дослідження гною, молока (з ураженої і здорової залози), а при високій температурі тіла і лихоманці - бактеріологічне дослідження крові. Електротермометрія шкіри і тепловизионное дослідження молочних залоз дозволяють виявити більш високу температуру над вогнищем ураження (на 1-2 °), ніж в незмінених ділянках. Важливу роль відіграє також ультразвукове дослідження.
Початкову стадію гострого серозного маститу слід відрізняти від лактостазу. При гострому застої молока з'являється відчуття тяжкості і напруги в залозі, яке поступово посилюється; набряк і гіперемія шкіри при цьому відсутні. При пальпації в одній або декількох часточках виявляється ущільнення з чіткими кордонами, рухливе, малоболезненное. Молоко виділяється вільно, зціджування приносить полегшення. Загальний стан страждає мало. Можливе підвищення температури тіла за рахунок резорбції молока. Гострий мастит іноді нагадує Маститоподібний або рожеподобний форму раку молочної залози, який вражає нелактірующіх молочну залозу.
Лікування гострого маститу:
Лікування гострого маститу слід починати при появі перших ознак захворювання, що дозволяє в значній кількості випадків запобігти розвитку гнійного процесу. Консервативне лікування починають з ретельного зціджування молока. Перед зціджування виконують ретромаммарную новокаїнову блокаду 0,25% розчином новокаїну (70-80 мл), в який додають антибіотики (оксацилін або метицилін) в половинній добовій дозі, вводять внутрішньом'язово 2 мл но-шпи (за 20 хв до зціджування) і 0, 5-1 мл окситоцину (за 1-2 хв), проводять десенсибілізуючу терапію.
При лактостазе після зціджування болю в молочній залозі купіруються, пальпуються невеликого розміру безболісні часточки з чіткими контурами, нормалізується температура тіла. При серозному і инфильтративном маститі ці заходи проводять неодноразово, але не більше 3 разів на добу. Для лікування гострого маститу призначають антибіотики (напівсинтетичні пеніциліни, в більш важких випадках - лінкоміцин, гентаміцин). При відсутності позитивної динаміки протягом 2 діб. (Нормалізації температури тіла, зменшення розмірів інфільтрату і хворобливості його при пальпації) показано оперативне втручання, в сумнівних випадках - пункція інфільтрату товстою голкою.
Для підвищення ефективності комплексного лікування пригнічують або тимчасово гальмують лактацію препаратами, які інгібують секрецію пролактину передньою долею гіпофіза (парлодел). Показаннями для цього служать важкий перебіг запального процесу в молочній залозі (флегмонозний або гангренозний мастит); рецидиви захворювання; поєднання маститу з важкими захворюваннями інших органів і систем (якщо ці захворювання самі по собі не були показанням до придушення лактації).
Парлодел при післяпологовому маститі після купірування лактостазу рекомендують в наступних дозах: при підвищеній лактації і вираженому лактостазе - по 2,5 мг (1 таблетка) 3 рази на день протягом 2-3 днів, потім 2 рази на день в тій же дозі протягом ще 12 днів; при нормальній лактації і помірному лактостазе - по 2,5 мг 2 рази на день протягом 14 днів з поступовим зменшенням обсягу і частоти зціджування.
Грудне вигодовування при післяпологовому маститі протипоказано у зв'язку з небезпекою інфікування дитини, підвищеною захворюваністю дітей хворих матерів, можливістю реінфекції матері, надходженням в організм дитини антибіотиків та інших лікарських препаратів, неповноцінністю молока за якісним складом. Питання про відновлення грудного, вигодовування після перенесеного маститу (при збереженої лактації) вирішують індивідуально в залежності від тяжкості процесу і результатів бактеріологічного дослідження молока.
Оперативне лікування гострого маститу полягає в широкому розтині гнійника і його кишень, обстеженні його порожнини, поділі перемичок, ретельному видаленні некротизованих тканин, дренування гнійної порожнини. При інфільтративно-гнійному маститі січуть всю зону інфільтратів в межах здорової тканини. За наявності кількох абсцесів, кожен з них розкривають окремим розрізом. Інтрамаммарний гнійники розкривають радіарну розрізами, ретромаммарний - нижнім напівовальним розрізом, що дозволяє уникнути перетинання внутрідолькових молочних проток, забезпечує хороші умови для відтоку гною і відходження некротизованих тканин.
Лікування ран після розтину гнійника проводять з урахуванням фази раневого процесу. У післяопераційному періоді продовжують зціджування молока з метою запобігання лактостазу. При локалізованих формах гострого маститі січуть гнійний осередок в межах здорових тканин, дренують порожнину рани через контрапертури одним двухпросветним або декількома однопросветному силіконовими дренажами і накладають первинний шов. У післяопераційному періоді проводять проточно-промивні дренування рани розчинами антисептиків, що дозволяє домогтися загоєння ран в більш ранні терміни і з кращим косметичним і функціональним результатом.
Для повного лікування показана адекватна антибіотикотерапія, дезінтоксикаційна і загальнозміцнююча терапія, призначення вітамінів і препаратів, що підвищують імунологічну реактивність організму хворий, місцеве УФ-опромінення, ультразвукова і УВЧ-терапія. Прогноз при своєчасному лікуванні сприятливий.
Хронічний мастит:
Розрізняють хронічний гнійний мастит, який зазвичай є наслідком неправильно леченного гострого маститу, і хронічний Плазмоклітинні (негнійний) мастит. Хронічний гнійний мастит характеризується утворенням дрібних абсцесів і вираженою индурацией навколишнього їх тканини. Молочна залоза збільшена і помірно болюча, температура тіла частіше нормальна, іноді виявляється регіонарнийлімфаденіт.
При поверхневому розташуванні запальних вогнищ з'являється гіперемія шкіри, відповідно до якої пальпується щільний без чітких меж болючий інфільтрат, іноді спостерігаються втягнення соска і серозні виділення з нього.
Хронічний Плазмоклітинні мастит має гострий початок. З'являються розлита гіперемія, набряк і болючість шкіри ближче до соска і навколососкового гуртка, субфебрильна температура тіла, збільшення пахових лімфатичних вузлів. Гіперемія, набряк і болючість проходять через кілька днів. Відповідно ділянці гіперемії залишається щільний, без чітких меж, болючий інфільтрат, іноді відзначаються втягнення соска і серозні виділення з нього; пальпуються збільшені пахвові лімфатичні вузли.
Діагноз хронічний мастит грунтується на клінічних даних. Необхідно, особливо при плазмоклітинних маститі, виключити рак молочної залози на підставі результатів мамографії, цитологічного дослідження пунктату, гістологічного дослідження видалених тканин.
При хронічному негнойном (плазмоклітинних) маститі, якщо діагноз підтверджений цитологічних, допустимо короткочасне лікування антибіотиками, проведення ретромаммарной новокаїнові блокад, можлива рентгенотерапія. Якщо протягом 2 тижнів. консервативне лікування неефективне, проводять секторальну резекцію молочної залози з терміновим гістологічним дослідженням видалених тканин. Прогноз при своєчасному лікуванні сприятливий.
Лікування хронічного маститу в стадії інфільтрації консервативне: місцево призначають компреси, УВЧ-терапію. При абсцедировании - лікування хірургічне. Проводять розріз в радіальному напрямку на 2-3 см відступивши від навколососкового гуртка над ділянкою розм'якшення; іноді потрібні 2-3 розрізу.
Накладають пов'язки з водорозчинними мазями (Левосин, Левомеколь). Необхідне проведення курсу лікування антибіотиками (оксациллином), фізіотерапевтичних процедур. При розплавленні залози в подальшому можливі її деформація, асиметрія, облітерація проток і як наслідок цього порушення лактації у дорослих жінок.
Містить новонароджених:
Містить новонароджених частіше зустрічається в перші тижні життя і збігається з фізіологічним набухання молочних залоз, обумовленим впливом естрогенів молока матері. Причиною гнійного маститу є інфікування залози через вивідні протоки або через пошкоджену шкіру при недостатньому догляді за новонародженим або масивному інфікуванні організму дитини стафілококом. При розвитку гнійного процесу відзначається запальна інфільтрація залозистої тканини з утворенням в часточках молочної залози одного або декількох гнійників.
Розрізняють стадію інфільтрації і стадію абсцедування тканини залози. Містить новонароджених проявляється симптомами - збільшення розмірів молочної залози, її ущільненням, підвищення місцевої температури, гіперемія шкіри і болючість. Незабаром з'являється флуктуація в окремих ділянках залози.
При цьому страждає і загальний стан новонародженого: він неспокійний, погано смокче, підвищується температура тіла. У разі пізньої діагностики маститу може ускладнитися флегмоною грудної стінки, тому що недостатньо розвинена капсула молочної залози не перешкоджає поширенню гнійного процесу. Диференціальний діагноз маститу новонароджених проводять з фізіологічним набухання молочних залоз, при якому відсутні всі ознаки запалення.
Профілактика маститу:
Профілактика маститу починається з періоду вагітності. У жіночій консультації поряд з рекомендаціями, що стосуються раціонального харчування вагітних, фізичних вправ, догляду за молочними залозами, навчання жінок правилам і техніці грудного вигодовування, значну увагу приділяють виявленню вагітних групи високого ризику розвитку післяпологового маститу (мастит в анамнезі, гнійна інфекція різної локалізації, перенесена раніше або при даній вагітності, мастопатія, аномалія розвитку молочних залоз, анатомічні особливості соска, ускладнення вагітності, екстрагеніталь ная патологія).
В акушерському відділенні одним з вирішальних факторів попередження маститу є дотримання санітарно-гігієнічних і протиепідемічних заходів, попередження і своєчасне лікування тріщин сосків і лактостазу (нагрубання) молочних залоз.