Система гемостазу - це біологічна система, що забезпечує збереження рідкого стану крові, з одного боку, попередження і припинення кровотеч - з іншого, шляхом підтримки структурної цілісності стінок кровоносних судин і досить швидкого тромбування останніх при пошкодженнях.
Реалізується гемостаз в основному трьома, взаємодіючими між собою функціонально-структурними компонентами: стінками кровоносних судин, клітинами крові і плазмовими ферментними системами - згортання, фібринолітичної, калікреїн-кінінової і іншими. Система підпорядкована складної нейрогуморальної регуляції, в ній чітко функціонують механізми позитивної та негативної зворотного зв'язку, внаслідок чого клітинний гемостаз і згортання крові спочатку піддаються самоактіваціі, а потім наростає антитромботичний потенціал крові.
Стінки судин, інтиму яких має високу тромборезістентностью, перш за все підтримують ліквідність крові. Це властивість ендотелію пов'язано з наступними його особливостями (Баркаган З.С. 1980):
- здатністю ендотелію синтезувати і виділяти потужний інгібітор агрегації тромбоцитів - простациклін;
- продукцією тканинного активатора фібринолізу;
- створенням антикоагулянтного потенціалу на кордоні кров / тканина, шляхом синтезу антитромбіну III і фіксації на ендотелії комплексу гепарин - антитромбін III;
- нездатністю до контактної активації системи згортання крові;
- здатністю видаляти з кровотоку активовані фактори згортання крові.
З іншого боку, ендотелій синтезує і речовини, що реалізують гемостатические реакції наступними шляхами:
- виділенням в кров тканинного тромбопластину (фактора III), а також стимуляторів тромбоцитів - адреналін, норадреналін, АДФ і ін .;
- контактної активацією колагеном і іншими компонентами субендотелія як тромбоцитів (адгезія), так і згортання крові (активація фактора XII);
- продукцією плазмових кофакторів адгезії і агрегації тромбоцитів - фактор Віллебранда. Колаген запускає і фібринолітичну систему (З.С. Баркаган, 1980, 1985).
Участь тромбоцитів у гемостазі обумовлено наступними їхніми функціями:
- ангиотрофическая - здатністю підтримувати нормальну структуру, резистентність і непроникність для еритроцитів стінок мікросудин. Клітини ендотелію не здатні самостійно вбирати потрібні їм речовини, однак ці клітини активно поглинають тромбоцити з усім, що ті встигли накопичити. Ендотеліальні клітини, позбавлені тромбоцитарной підгодівлі, швидко дістрофіруются, стаючи підвищено ламкими, і починають пропускати через свою цитоплазму еритроцити;
- адгезивної-агрегационной функцією - тромбоцити здатні прилипати до пошкодженої стінки судини і один до одного, утворювати тромбоцитарную пробку, а також транспортувати до місця пошкодження власні і адсорбовані фактори гемостазу.
Агрегаціятромбоцитів реалізується поруч стимуляторів: колаген, АДФ, арахідонової кислотою і її похідними (тромбоксан), адреналіном, тромбіном. Найбільш важливим плазмовим кофактором адгезії тромбоцитів до колагену є циркулює в крові глікопротеїн - фактор Віллебранда. Тромбоцити накопичують його і виділяють при "реакції звільнення" (3. С. Баркаган, 1985);
- здатністю підтримувати спазм ушкоджених судин шляхом секреції вазоактивних речовин - норадреналіну, адреналіну, серотоніну та ін .;
- участь в згортанні крові - тромбоцити, будучи своєрідною губкою, адсорбирующей багато плазмові компоненти згортання крові, активують згортання при звільненні цих компонентів. Однак є власні тромбоцитарний фактори, які беруть участь в згортанні крові. Це третій пластинковий фактор (3 пф), що прискорює взаємодію плазмових факторів згортання; антігепаріновий фактор (4 ПФ), що володіє високою антигепариновой активністю, здатний підсилювати агрегацію тромбоцитів і еритроцитів. Вельми виражено активуючий вплив тромбоцитів на фібриноліз.
Механізми гемостазу. Залежно від розмірів пошкодженої судини розрізняють два механізми гемостазу: судинно-тромбоцитарний, або первинний, і коагуляційний, або вторинний. У першому випадку провідне значення в зупинці кровотечі належить судинної стінки і тромбоцитів, у другому - системі згортання крові. В процесі зупинки кровотечі обидва механізму взаємопов'язані.
Судинно-тромбоцитарний гемостаз здійснюється безпосередньо після травми дрібних судин: спочатку відбувається спазм кінцевих судин в місці травми, обумовлений нейросудинне рефлексом, подальше звуження судин забезпечується адреналіном, який рефлекторно викидається в кров (рис. 4).
Схема тромбоцитарного гемостазу
Мал. 4. Схема тромбоцитарного гемостазу
Протягом 1-3 с після травми починає формуватися гемостатический тромбоцитарний тромб: в місці пошкодження судини відбувається адгезія і агрегація тромбоцитів, вони прилипають до пошкоджених ендотеліальних клітин, колагену. Провідна роль в первинному запуску агрегації належить АДФ, що надходить з пошкоджених судинної стінки і еритроцитів (3.С. Баркаган, 1985). Пошкоджена стінка судини активує вивільнення з тромбоцитів ендогенних факторів агрегації (АДФ, адреналін, серотонін, тромбоксан).
Мікродози тромбіну завершують "реакцію звільнення" внутріпластіночних факторів, консолідацію та армування тромбу фибрином. Збільшення часу кровотечі (проба Дьюка) підтверджує, що первинний гемостаз здійснюється в основному тромбоцитами, а не згортанням крові.
Тромбоцитарний тромб зупиняє кровотечу лише в мікросудинах з низьким артеріальним тиском. В судинах ж більших, з більш високим тиском крові тромбоцитарний тромб вже не в змозі забезпечити надійний гемостаз. У таких випадках провідна роль належить системі згортання крові, коагуляционному гемостазу.
Згортання крові - багатоетапний каскадний ферментний процес, в якому послідовно активуються проферменти і діють сили аутокаталіз, що функціонують як зверху вниз, так і за механізмом зворотного зв'язку (3.С. Баркаган, 1985).
Фактори згортання: I- фібриноген; II - протромбін; III - тромбопластин; IV - іони кальцію; V - проакцелерін; VI - акцелерін; VII-проконвертин; VIII - антигемофільних глобулін; IX- компонент тромбопластину плазми; Х - фактор Проуера-Стюарта; XI- попередник тромбопластину плазми; ХII - фактор контакту (фактор Хагемана); ХIII - фібрінстабілізірующій фактор.
У системі згортання розрізняють внутрішній і зовнішній механізми, що активують запуск гемостазу. Для першого з них (внутрішнього) необхідний контакт білків плазми з колагеном і іншими субендотеліальними структурами, при цьому активується контактний фактор (фактор XII) з наступним запуском згортання крові за внутрішнім механізмом. Для другого (зовнішнього) необхідне надходження з стінки судини і тканин в кров тканинного тромбопластину (факторIII), який в комплексі з факторомVIIобразует актіваторX. Обидва механізми необхідні для нормального гемостазу.
У коагуляційному гемостазе виділяють чотири послідовні фази: I- формування активної протромбінази; II-утворення тромбіну; III- утворення фібрину іIV- послефаза, представлена процесами ретракции і фібринолізу (рис. 5).
Взаємодія між ферментними і неферментного факторами відбувається в складних білково-ліпідних комплексах, які утворюються на різних щаблях коагуляционного каскаду. В активації початкових етапів згортання крові бере участь калікреїн- кінінова система.
У першому комплексі факторів внутрішнього механізму "Xlla + XI + 3 пф" активується факторIX; в комплексі "факторIXa + VIIICa +++ З пф" - факторX; в комплексі "фактор Ха + факторV + Ca +++ 3 пф" - фактор У, останній комплекс діє ензиматичні на протромбін, перетворюючи його в тромбін (протромбіновий комплекс, протромбіназа).
Р
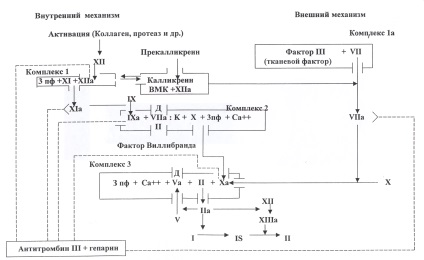
У зовнішньому механізмі формування протромбіназной активності утворюється комплекс факторів "III + VII + Ca ++", спрямований на активацію фактораX. Далі процес згортання переходить у другу фазу - фазу перетворення протромбіну в тромбін. У третій фазі тромбін отщепляет Фібринопептиди А і В від молекул фібриногену, перетворюючи їх в фібрінмономери, які спонтанно полімеризуються в волокна фібрину. Тромбін активує факторXIII, який зміцнює фібрин-полімери (фібрінстабілізірующій фактор), переводить розчинний фібрінS (solubile) в нерозчинний фібрінJ (insolubile). У згустку фібрину затримуються формені елементи крові - еритроцити, лейкоцити, тромбоцити, останні викликають ущільнення і ретракція згустку.
Фібриноліз. Системи згортання крові функціонально взаємопов'язана з фібринолітичної, кінінової і системою комплементу. Фибринолитическая система, що забезпечує лізис фібрину в кров'яному руслі, запускається тими ж факторами, що і згортання крові. ФакторXIIа взаємодіє з прекаллікреін і високомолекулярних кініногенов плазми (ВМК) і активує плазміноген. Фібриноліз йде тим швидше, чим вище локальна концентрація плазміногену в згустках. Крім ферментної фібринолітичної системи, в організмі відбувається неферментативне фибринолиз, здійснюваний комплексом гепарин-антітромбінIII-адреналін і функціонує в фізіологічних умовах (Б. А. Кудряшов, 1977).
Інгібітори згортання крові. Істотна сторона гемостазу - інгібування процесу згортання крові. Інгібітори зберігають рідкий стан крові в циркуляції, перешкоджають переходу локального тромбоутворення в поширене (В.А. Кудряшов, 1975).
Відомі дві групи природних інгібіторів згортання крові:
- первинні, що передують згортання крові (антитромбін III, протеїн С, 2 -макроглобуліну);
- вторинні, що утворюються в процесі згортання крові, група протеолізу (3.С. Баркаган, К.М. Бішевскій, 1978).
АнтітромбінIII є найбільш потужним інгібітором згортання, чинним не тільки як антитромбін, але і як інактиватор факторів Ха, 1Ха, ХIа, ХIIа, VIIa, V. На антітромбінIIIі його кофактор - гепарин доводиться 4/5 фізіологічної антикоагулянтной активності.
Протеїн С - синтезується гепатоцитами, К-вітамінзавісімих профермент, активуються тромбіном і фактором Ха, розщеплює і інактивує основні неферментний фактори VIIIіV.
2 -макроглобуліну - білок, який має здатність зв'язувати активовані компоненти системи згортання крові і фібринолізу, вимикати їх з взаємодії з іншими факторами.
Типи і тяжкість кровоточивості, встановлені під час обстеження, полегшують діагностичний пошук. Розрізняють 5 основних типів кровоточивості:
I. Гематомний з хворобливими, напруженими крововиливами як у м'які тканини, так і в суглоби, вираженою патологією опорно-рухового апарату. Типово для гемофілії А і Б.
2. петехіальними-плямистий (сінячковий) характерний для тромбоцитопеній, тромбоцитопатій, що рідко зустрічаються спадкових дефіцитів факторів Х і П, іноді УП.
3. Змішаний сінячково-гематомний характеризується поєднанням петехіальні-плямистої кровоточивості з появою окремих великих гематом (заочеревинних, в стінку кишечника і т.д.) при відсутності поразок суглобів і кісток, або з одиничними геморагіями в суглоби: синці можуть бути великими і болючими. Такий тип кровоточивості спостерігається при важкому дефіциті факторів протромбінового комплексу та фактора УШ, хворобі Віллебранда, ДВС-синдрому, передозуванні антикоагулянтів і тромболітиків, при появі в крові імунних інгібіторів факторів VIII і IX.
4. Васкулітно-пурпурний тип характеризується геморагіями у вигляді висипки або еритеми (на запальної основі), можливо приєднання нефриту і кишкових кровотеч; спостерігається при інфекційних та імунних васкулітах, легко трансформується в ДВС-синдром.
5. Ангіоматозний тип спостерігається при телеангіоектазіях, ангіома, артеріовенозних шунт, характеризується наполегливими, суворо локалізованими і прив'язаними до локальної судинної патології геморагіями.
При розпізнаванні геморагій важливо враховувати, що одні види патології часті, інші рідкісні, а треті вкрай рідкісні. З спадкових порушень гемостазу найбільш часті тромбоцитопатії (в сукупності), гемофілія А, а з судинних форм телеангіоектазія. На частку цих захворювань пріходітсяболее 99% всіх генетично обумовлених форм кровоточивості. Петехіально-плямистий тип зустрічається найчастіше. Він спостерігається при тромбоцитопеніях, тромбоцитопатій, а також при деяких рідкісних спадкових порушеннях зовнішнього механізму згортання (дефіцит X, VII, II факторів).
Визначення типу кровоточивості дає спрямованість лабораторних досліджень.
Тести для характеристики судинно-тромбоцитарного ланки гемостазу:
- резистентність судинної стінки;
- число тромбоцитів 150 000-400 000 / мкл;
- тривалість кровотечі (за Дюке 2-4 хв, Айві 8 хв);
Тести для характеристики плазменно-коагуляційного ланки гемостазу:
- час згортання венозної крові по Лі-Уайту 5-8 хв;
- час рекальцифікації плазми 60-120 сек;
- протромбіновий час (протромбіновий індекс) 11-15 сек;
- тромбіновий час 15-20 сек;
- рівень фібриногену 2-4 г / л;
- тест розчинності фибринового згустку в мочевине (активність фактора XIII) 45 сек.
Таким чином, дослідження системи гемостазу необхідно для встановлення причин кровоточивості і диференціації різних форм вроджених і набутих коагулопатій, тромбоцитопеній та тромбоцитопатій.