При надходженні в стаціонар всі хворі з опіками, що перевищують 15% поверхні тіла, а особи молодше 14 і старше 50 років з опіками понад 10% поверхні тіла, постраждалі з опіками дихальних шляхів і електроопіки госпіталізуються в протишокову палату.
Основа реанімації обпалених - инфузионно - трансфузійна терапія, що дозволяє зменшити гіповолемію, поліпшити реологічні властивості крові, забезпечити достатньо адекватний органний кровотік. Паралельно з введенням рідини хворому необхідно вводити інші лікарські препарати, що попереджають розвиток численних патологічних змін, властивих опіковому шоку.
Переважна більшість лікарських препаратів вводять внутрішньовенно. Кількість внутрішньом'язових і підшкірних ін'єкцій повинно бути максимально обмеженим, так як розвиваються при опіковому шоці порушення судинної проникності, екстрацелюлярний набряк перешкоджають нормальній всмоктуваності препарату, знижують його ефективність і створюють «депо» лікарського засобу на місці введення.
У практичній діяльності необхідна всебічна оцінка ступеня порушень і відповідно корекція лікування, що проводиться. Нижче наводяться орієнтовні схеми трансфузионного лікування опікового шоку в залежності від ступеня його тяжкості, які дозволяють, як правило, проводити досить адекватне лікування і сприяють правильній його організації (табл. 3, 4, 5).
Орієнтовна схема лікування опікового шоку легкого ступеня
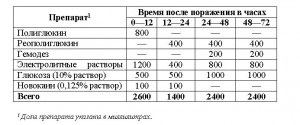
Орієнтовна схема лікування опікового шоку середньої тяжкості
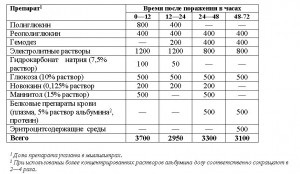
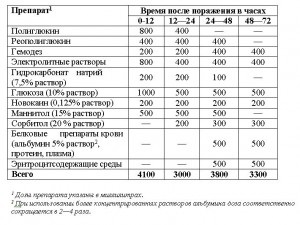
Схеми передбачають лікування хворих у віці від 14 до 50 років з масою тіла близько 70 кг. У хворих старше 50 років при поєднаних опіках дихальних шляхів кількість вводяться рідин зменшується на одну третину (скорочення обсягу вводяться глюкозоелектролітних розчинів).
Лікування важкої і вкрай важкого ступеня опікового шоку однаково складно і знаходиться на межі можливостей медикаментозного впливу.
Паралельно з інфузійно-трансфузійної терапією проводять медикаментозне лікування, спрямоване на корекцію порушень гомеостазу.
Для профілактики порушень і нормалізації діяльності серця призначають серцеві глікозиди (кожні 12 год при легкого та середнього ступеня тяжкості опікового шоку і кожні 8 год при важкому і вкрай важкому шоці). До введення строфантину слід вдаватися у виняткових випадках при розвитку гострої серцевої недостатності.
Орієнтовна схема лікування опікового шоку важкої і вкрай важкого ступеня
Препарати, що впливають на окислювально-відновні процеси, що застосовуються при різних ступенях опікового шоку
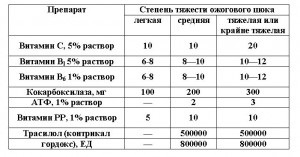
Примітка. Добова доза препаратів вказана в мілілітрах.
Для зниження гіперкоагуляції і попередження дисемінованоговнутрішньосудинного згортання хворим з важкою і вкрай важким ступенем опікового шоку призначають гепарин по 30000-40000 ОД на добу під контролем показників коагулограми.
Суперечливі думки щодо доцільності використання антибіотиків з метою попередження ранніх інфекційних ускладнень. Можливість бактеріємії в шоковому періоді начебто робить обгрунтованою профілактичну антибіотикотерапію. У той же час інфікованість опікових ран в перші 2 3 добу мінімальна. Виявлені в останні роки негативні сторони антибіотикотерапії (алергічні реакції, зниження імунологічної захисту і т. Д. Незначна профілактична ефективність) значно звужують показання до призначення антибіотиків при опіковому шоці.
Для профілактики ранніх інфекційних ускладнень доцільно при відсутності блювоти призначення бактеріофагів (колі-протейний, стафилококкового, синьо-гнійного), чутливість мікрофлори до яких вище, ніж до найбільш часто вживаним в клініці антибіотиків. З цією ж метою показано застосування лізоциму (по 100 мг 3 рази на день протягом не менше 7 днів).
Питома вага інфекційних ускладнень в період опікового шоку невеликий. Безсумнівно, в наступний періоди опікової хвороби небезпека виникнення інфекції зростає: створюються сприятливі умови вегетації мікроорганізмів в опіковій рані, знижуються захисні сили організму обпалених, зростає вірулентність і стійкість до антибіотиків мікрофлори опікової рани. Все це пояснює труднощі на шляху профілактики і лікування інфекційних ускладнень у обпалених і визначає необхідність пошуків нових шляхів і напрямків, які сприяли б більш успішному вирішенню даної проблеми.
Найбільш частим збудником інфекційних ускладнень у обпалених є стафілокок, патогенні властивості якого збільшуються в міру розвитку хвороби, генералізації інфекційного процесу.
Проведені дослідження свідчать про здатність організму хворих з опіками до активного імунологічної відповіді на введення стафілококового анатоксину. Вироблення специфічних антитіл здійснюється навіть на фоні зниженої реактивності організму. Вищесказане дозволяє вважати виправданими спроби створення у обпалених протистафілококового імунітету.
З огляду на, що в міру розвитку процесу в опіковій рані можливість генералізації інфекції зростає, доцільним є створення максимально вираженого активного імунітету в можливо більш ранні терміни захворювання. В цьому випадку мікрофлора не так страшна - організм підготовлений до боротьби з нею. Забезпечення протистафілококового імунітету виправдано і в разі виявлення стафілококів в поєднанні з представниками іншої мікрофлори, так як продукти їх життєдіяльності потенцируют токсини, що виділяються іншими мікроорганізмами, і грамнегативна мікрофлора часто розвивається як суперінфекція на тлі стафілококової обсіменіння.
При площі поверхневого ураження до 20% (глибоких - до 5%) поверхні тіла найбільш доцільним є введення нативного стафилококкового анатоксину за скороченою схемою. Першу ін'єкцію (0,5 мл) виробляють при надходженні до стаціонару, дві наступні (по 1 мл) -через 3 дня. Повний курс імунізації займає 7 днів. При цьому наголошується швидке наростання титру антіальфастафілолізіна - специфічних протівостафілококковий антитіл, що грають, згідно з сучасними даними, головну роль в протівостафілококковий захисту організму. Кількість антіальфастафілолізіна до 18-21-го дня від початку імунізації збільшується в 16-20 і більше разів і зберігається на високому рівні 2-3 міс.
З огляду на, що у хворих з великими і глибокими опіками, які перебувають в стані опікового шоку, всмоктуваність з тканин різко сповільнена, початок імунізації слід відкласти до 3-4-го дня захворювання.
Таким чином, виходячи з тяжкості термічної травми, передбачуваних термінів перебування в стаціонарі, слід проводити імунізацію стафілококовим анатоксином по одній із зазначених схем, що дозволяє домогтися найкращого ефекту в кожному конкретному випадку. При призначенні схеми введення анатоксину можна керуватися даними, представленими в табл. 7.
Показання до застосування різних схем введення нативного стафилококкового анатоксину в залежності від тяжкості термічної травми
Клінічні спостереження показують, що профілактичне введення стафілококового анатоксину, включене в комплексне лікування обпалених, надає позитивний ефект, що проявляється в поліпшенні загального стану хворих, зменшення гнійних виділень ран, швидкої епітелізації поверхневих опіків і підготовці грануляцій до аутодермопластики. Застосування стафилококкового анатоксину з профілактичною та лікувальною метою сприяє стимуляції показників антиинфекционной захисту організму.
На закінчення необхідно підкреслити, що застосування описаного комплексу інфузійно-трансфузионного і медикаментозного лікування не є догматичним. Його можна прийняти за основу, коригуючи проведену терапію в залежності від виявлених змін.