Існує думка, що "людина прямоходяча" розплачується за це саме розвитком остеохондрозу поперекового відділу хребта. З цим висловлюванням можна погодитися в повній мірі, оскільки для розвитку даної патології необхідні ще деякі фактори. Симптоми поперекового остеохондрозу можуть виникнути не тільки в результаті неправильного навантаження на хребетний стовп, а й як наслідок різних травм спини, загальних захворювань організму, неправильного способу життя, порушення обміну речовин ...
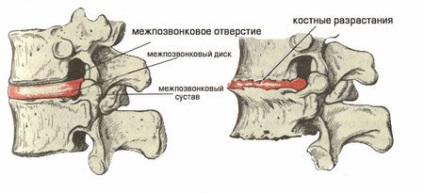
На фото: кісткові розростання міжхребцевих дисків. Натисніть на картинку для збільшення
Причини розвитку захворювання
Можливі причини розвитку остеохондрозу попереку:
- порушення обмінних процесів в організмі,
- зайва вага,
- неправильне підняття важких предметів,
- різні не до кінця вилікувані травми спини,
- сидячий образ життя,
- спадковість.
Всі перераховані вище фактори призводять до дегенеративних і дистрофічних змін поперекового відділу хребта - до зміни складу тканин хребетних дисків. Оскільки самі хрящові прошарки між хребцями не мають власних кровоносних судин, то їх харчування відбувається за рахунок навколишніх тканин. Недолік руху, зайву вагу, вплив деяких захворювань призводять до того, що кровопостачання самих хребців помітно знижується, а отже і міжхребетні диски не отримують необхідних їм поживних речовин. Так крок за кроком і відбувається розвиток остеохондрозу поперекового відділу хребта.
характерні симптоми
Найчастішим ознакою остеохондрозу попереку можна назвати ниючий біль в області попереку, що віддає (иррадиирующую) в ногу. Біль може з'являтися після фізичного навантаження, при зміні положення тіла або ж турбувати людину навіть в спокої. Симптоми захворювання більшою мірою залежать від місця локалізації: тобто ураження різних поперекових хребців дає різні симптоми, що є надійним діагностичним ознакою.
При загостренні поперекового остеохондрозу хворих турбує різкий біль, яка може бути спровокована простій зміною положення тіла, разгибанием спини або підняттям тяжкості. При цьому людина приймає вимушену позу, при якій больовий синдром найменш виражений, оскільки будь-який рух викликає його багаторазове посилення.
У період ремісії характерними загальними ознаками патології є:
- відчуття оніміння, поколювання, зменшення чутливості ніг;
- порушення роботи органів малого таза;
- тупий, ниючий біль в області попереку, що віддає в ноги, сідниці.
З розвитком захворювання і появою його ускладнених форм - симптоматика наростає.
Так, при остеохондрозі попереку відзначається компресійна мієлопатія - звуження спинномозкового каналу в результаті формування грижі ураженого диска. Виявляється дана патологія сильними болісними болями, які погано піддаються лікуванню навіть при використанні сильних знеболюючих засобів. Також виникає порушення чутливості нижніх кінцівок (постійне відчуття мерзлякуватості, погане відчуття твердої опори під ногами), зниження рефлексів, порушення нормальної роботи органів таза.
Одне з ускладнень остеохондрозу - компресія (здавлення) артерії Адамкевича, яка живить тканини спинного мозку і спинномозкових корінців. При такому стані можливий розвиток паралічу нижніх кінцівок, нетримання сечі і калу. Характерною ознакою є швидке поява пролежнів * в місці зіткнення м'яких тканин з ліжком. Це ускладнення виникає в результаті різких рухів, падінь, підняття важких предметів з неправильного (травмонебезпечно) положення.
* Пролежні - омертвіння м'яких тканин в результаті постійного тиску, що супроводжується локальним порушенням кровообігу.
Остеохондроз поперекового відділу з корінцевим симптомом - радикулопатия - виникає при здавленні спинномозкових нервів в місці виходу їх з хребта. Виявляється він сильним болем, локалізація якої залежить від того, який саме міжхребцевий диск максимально пошкоджений. Такі больові відчуття не залежать від пози людини і посилюються при русі. Також знижується чутливість області, яку даний нерв пов'язує з центральною нервовою системою (іннервує *), спостерігається поступова атрофія м'язів.
* Інервація - зв'язок органів і тканин з центральною нервовою системою за допомогою нервів.
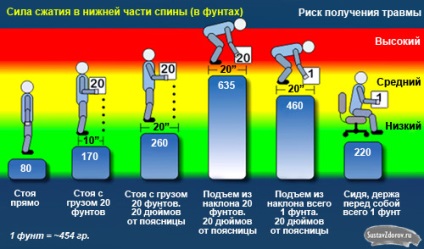
Навантаження на поперек при піднятті важких предметів. Натисніть на картинку для збільшення.
діагностика
Діагноз виставляється на підставі скарг, які пред'являє пацієнт, даних загального огляду, а також діагностичних заходів:
- Рентгенографія поперекового відділу хребта, на якій виявляється звуження щілин між тілами хребців.
- Комп'ютерна та магнітно-резонансна томографія, які дозволяють візуалізувати тканини міжхребцевих дисків і їх зміни.
Сучасні методи лікування
Слід розуміти, що остеохондроз поперекового відділу - захворювання досить серйозне, яке може призвести до тяжких ускладнень, і лікувати його самостійно тільки за допомогою засобів народної медицини, рад друзів і знайомих - не можна. Терапію призначає лікар після всебічного обстеження: лікування тривале, направлено в першу чергу на зняття симптомів і відновлення рухових функцій. Проводити його необхідно з урахуванням супутніх захворювань і періодів загострення і ремісії.
Лікування поперекового остеохондрозу полягає:
в усуненні факторів, які привели до розвитку патології;
в зменшенні і придушенні супутніх захворювань;
в стимуляції відновних функцій організму;
в знятті запальних процесів в період загострення;
у виробленні правильних звичок у пацієнта, які сприяють зменшенню ознак недуги.
Треба бути готовим до того, що лікування буде тривалим, і доведеться докласти чимало старанність
Терапія в період загострення
У період загострення основним завданням лікування є купірування гострого больового синдрому. Для цього застосовують знеболюючі препарати, протизапальні мазі, пластирі. Важливо максимально знерухомити хворого, поклавши його на рівну тверду поверхню. Проводити подібні заходи можливо до звернення за медичною допомогою, але не слід відтягувати консультацію у лікаря.
Терапія в період ремісії
Після зняття гострих симптомів і в період ремісії поперекового остеохондрозу лікування може проводитися як в стаціонарних умовах, так і на дому. використовуються:
- Нестероїдні протизапальні засоби для зняття запалення і больових відчуттів.
- Хондропротектори для відновлення суглобової тканини.
- Препарати, що покращують живлення хребців і міжхребцевих дисків: вітаміни, судинні засоби, препарати кальцію.
- Фізіотерапевтичні процедури, які покращують циркуляцію крові в уражених тканинах, зменшують набряк і запалення. Активно можуть використовуватися дарсонвалізація (вплив змінним струмом високої напруги), електрофорез, ультразвук, магнітне поле і теплові процедури.
- Голкорефлексотерапія для полегшення больового синдрому.
- Тракционное специфічне розвантажувальне лікування - витягування хребта.
- Мануальна терапія, яка включає в себе корекцію і масаж хребта.
- Лікувальна гімнастика, що зміцнює м'язовий корсет.
При розвитку ускладнених форм захворювання або неефективності консервативного лікування - показано оперативне втручання. Це може бути видалення грижовоговипинань, усунення здавлення нервових закінчень і судин, протезування міжхребцевих дисків.
висновок
Не варто забувати, що профілактика багаторазово ефективніше найсучаснішою терапії. Для того щоб не допустити розвиток захворювання - необхідно піклується про здоров'я хребта з самого дитинства. Це і заняття спортом, і своєчасне лікування травм, і правильне збалансоване харчування, і лікування захворювань, що призводять до розвитку остеохондрозу. Пам'ятайте, що лікувати хворобу завжди складніше, ніж запобігти її.