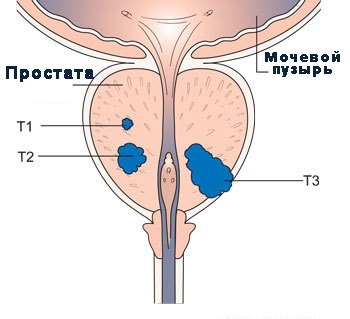
Стадійність раку передміхурової залози
Відповідь на питання про ступінь поширеності пухлинного процесу дає можливість клініцистам не тільки підібрати найбільш оптимальний метод лікування, але також оцінити прогноз захворювання. Наявність пухлинного росту в краї резекції, що буває при поширенні пухлини за капсулу, різко скорочує післяопераційний виживаність хворих.
Жодна з технологій діагностики, існуючих в даний час, не здатна точно визначити наявність у пацієнта локалізованої форми раку передміхурової залози (РП). Неточність клінічного стадіювання така, що приблизно у 30% хворих РП, певним як Т1 / Т2, насправді є стадії ТЗ / Т4. Пухлинний ріст в краї резекції виявляється у 10-20% пацієнтів, клінічно «сталить», як Т1 і у 30-60%, класифікованих, як Т2. Протягом 5 років після хірургічного втручання у пацієнтів з «негативним хірургічним краєм» шанс прогресії захворювання становить 20%, в той час як у пацієнтів з пухлинним ростом в краї резекції шанс прогресії захворювання коливається від 40% до 60%.
При поширенні пухлини на насінні бульбашки місцевий рецидив захворювання після радикальної простатектомії протягом перших п'яти років розвивається в 70% випадків. Роль МРТ у визначенні екстракапсулярної інвазії РП обговорюється донині. Вчені не можуть прийти до єдиної думки, як через обмежену доступність даного методу, так і великим розкидом наявних даних.
Наявність пухлинного росту в краї резекції підвищує ймовірність розвитку місцевого та системного рецидиву захворювання при РП. З огляду на те, що приблизно у 1/3 пацієнтів з виконаної позадилонной простагектоміей виявляється «позитивний хірургічний край», актуальність передопераційного виявлення таких хворих не викликає сумнівів. Науково підтверджено предсказательная цінність таких клінічних показників як рівень ПСА крові і відсоток позитивних проб при біопсії з залози. Так, наприклад, ймовірність пухлинного росту в краї резекції зростає до 79% при рівні ПСА понад 20 нг / мл і виявленні раку більш ніж в 40% проб при одноразової біопсії простати.
Напруженість магнітного поля потужністю в 1.5 Тл дозволяє вирішувати більшість діагностичних завдань і вважається оптимальною для клінічного застосування. Використовуючи окремо і комбінуючи ендоректальний і поверхневу котушку, вдається отримати Т2-зважені зображення простати і навколишніх тканин в швидкої спін-ехо імпульсної послідовності з хорошою контрастністю і хорошим просторовим дозволом. Незважаючи на це, точність в стадіюванні раку коливається від 54 до 88%.
До сьогоднішнього дня на протязі декількох років магнітні томографи з напруженістю поля більш 1.5 Тл використовувалися для дослідження тіла тільки в наукових цілях. В даний час високопольні томографи поступово займають своє місце в рутинних клінічних дослідженнях. Завдяки існуючій лінійної залежності між напруженістю магнітного поля і співвідношенням «сигнал-шум» вдалося підвищити роздільну здатність при дослідженні простати до 0.13 мм. Збільшення роздільної здатності методу не могло не відбитися на підвищенні чутливості (88%) і точності (96%) в стадіюванні раку.
Навіть при використанні найновіших апаратів діагностична ефективність МРТ залежить від досвіду радіолога, що дає висновок. В роботі Futterer з співавт. при інтерпретації даних МРТ недосвідченим радіологом чутливість методу в стадіюванні РП склала 50%, специфічність - 92%, загальна точність - 81%. При перегляді картини, досвідченим фахівцем чутливість склали 88%, специфічність - 96%, точність - 94%. Цю ж тенденцію спостерігали і інші дослідники. Менш досвідчені в питаннях урорадіологіі фахівці на 1.5 Тл томографі також виявили нижчу чутливість, ніж підготовлені радіологи (17% і 54% відповідно).
Метастазування раку простати відбувається по лімфатичних судинах - тазові лімфатичні вузли, гематогенним шляхом - в легені, печінку, хребет, клубові кістки. Метастазування в лімфатичні вузли не поєднується з появою метастазів в кістках. Гістологічно метастази нагадують диференційований вузол раку.
Поява нових лімфотропних магнітно-резонансних контрастних засобів стало новим етапом у розвитку магнітно-резонансної томографії. Застосування лімфотропних контрастних препаратів на основі наночасток оксиду заліза, здатних накопичуватися в лімфатичних вузлах, значно перевищила чутливість і специфічність методу в діагностиці ураження лімфатичних вузлів у порівнянні з морфометричними критеріями, які враховують тільки розміри лімфатичного вузла. Потрапляючи в кров наночастинки оксиду заліза затримуються в здорових лімфатичних вузлах, що проявляється ослабленням сигналу від них в Т2 імпульсних послідовностях. В уражених лімфатичних вузлах контрастне речовина не накопичується, і вони залишаються яскравими. Одним з таких препаратів є Комбідекс. Він схвалений до застосування в Європі і проходить клінічні випробування в США. M.G. Harisinghani, застосовуючи лімфотропні препарати у 80 чоловіків з локалізованим раком простати, вдалося візуалізувати лімфатичні вузли діаметром більше 2 мм. Передбачувальна цінність їх ураження склала 95%, предсказательная цінність відсутності метастазу - понад 97%.
Однак, є два аргументи, що утрудняють активне використання цих препаратів в Росії. По-перше, в даний час ці препарати тільки проходять клінічне випробування і їх немає в продажу. По-друге, для оцінки картини необхідно як мінімум два дослідження: одне перед введенням контрастної речовини і друге - через 24 години, що має на увазі 2 візиту і, відповідно, подвійну вартість дослідження.
Концепція прикордонного лімфатичного вузла
Термін прикордонний лімфатичний вузол вперше був запропонований при описі раку привушної слинної залози. Перше клінічне застосування цієї теорії відбилося на рак статевого члена. Суть цієї концепції полягає в тому, що лімфатичний дренаж від будь-якої первинної пухлини йде в першу чергу через якийсь винятковий регіонарний лімфатичний вузол, а потім вже в усі інші. Таким чином, за станом цього лімфатичного вузла, названого прикордонним, можна судити про стан лімфогенної дисемінації в цілому. На підставі безлічі Лімфографія, стало ясно, що локалізація цього прикордонного вузла індивідуальна у кожного пацієнта, а також що таких вузлів може бути кілька. Складання лімфатичних карт, виявлення прикордонних вузлів широко використовується при меланомі шкіри, раку молочної залози. Нещодавно зроблені спроби виявлення прикордонних вузлів при РП. Методика полягає в трансректальном введенні в простату радиофармпрепарата з подальшою лімфосцінтіграфіі. Інтраопераційний пошук виявлених таким чином лімфатичних вузлів здійснюється ручним гамма зондом. У Німеччині під час проведення подібної маніпуляції у 335 з 350 пацієнтів на відкритій операції був виявлений, по крайней мере, один прикордонний лімфатичний вузол.
Прогностична цінність стану лімфатичних вузлів
Частота солитарного метастазування РП в одну з груп лімфатичних вузлів становить: для запірательних або внутрішніх клубових вузлів - 60-80%, зовнішніх клубових - 20-25%, крижових / сідничних / параректальних - 14-15%, загальних клубових - 4%.