Відкрита артеріальна (боталлов) протока (ВАП) - це функціонуючий (прохідний для струму крові) посудину системи кровообігу плода, що з'єднує аорту і легеневу артерію.
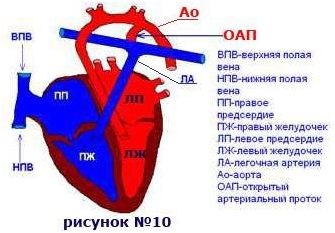
Відкрита артеріальна протока
Епідеміологія. ОАП знаходять приблизно у 10 - 20% дітей, хворих вродженими вадами серця. Порок може бути ізольованим, але може поєднуватися з іншими серцевими аномаліями. У жінок ОАП зустрічається в два рази частіше.
Етіологія. У генезі ОАП грають роль спадковий фактор, хромосомні порушення, тератогенну дію деяких медикаментів (наприклад, фенітоїну?), Гіпоксемія. ОАП часто знаходять у недоношених дітей, при фатальному синдромі краснухи.
Патологічна анатомія. Зазвичай ОАП з'єднує ліву легеневу артерію (у місця її відходження) з дугою аорти (безпосередньо нижче місця відходження лівої підключичної артерії). При тривалому існуванні пороку виявляють гіпертрофію і дилатацію камер серця. Частою знахідкою є інфекційний ендокардит, причому місцем локалізації вегетацій зазвичай служить зона легеневої артерії, розташована навпроти гирла протоки. Стінки протоки можуть піддаватися розривів, розшарування і кальцифікації.
Класифікація. Загальноприйнятою класифікації пороку немає. Залежно від величини просвіту виділяють вузький, середній і широкий ОАП. При цьому також враховуються відносини систолічного тиску в легеневій артерії і аорті, судинного опору малого і великого кола кровообігу, а також величина і напрямок скидання крові.
Клініка. Клінічна картина при ОАП залежить від його діаметра, величини і напрямку скидання крові. Вузький ОАП зазвичай виявляється випадково при аускультації за своєрідним сістолодіастоліческій (машинному) шуму, епіцентр якого розташований зліва у грудини у другому міжребер'ї. Шум, обумовлений безперервним турбулентним потоком крові через боталлов проток, починається відразу після першого тону, досягає максимуму до другого тону, зменшується в діастолі і часто викликає тремтіння грудної клітини. При середніх розмірах діаметра протоки хворі відзначають задишку і швидку стомлюваність при фізичних навантаженнях. Широкий ОАП завжди супроводжується вираженою серцевою недостатністю - спочатку лівошлуночкової (задишка, ортопное, пароксизмальна нічна кардиальная астма), а в подальшому і правошлуночкової (гепатомегалія, асцит, периферичні набряки). В результаті великого відтоку крові через протоку діа-століческое тиск знижується (іноді до нуля).
У міру вирівнювання легеневого і системного судинного опору зникає спочатку діастолічний, а потім і систолічний компоненти шуму пороку. Прогресування легеневої гіпертонії, незворотні склеротичні процеси в легеневих судинах призводять до реверсії скидання крові справа наліво і появи ціанозу, причому у хворих з ОАП він поширюється на нижню частину тіла і ліву руку. Частими ускладненнями ОАП вважаються інфекційний ендокардит і парадоксальні емболії.
Додаткові методи дослідження.
Лабораторні дані. При виникненні на тлі ОАП інфекційного ендокардиту обов'язковий діагностичний тест з посівом крові (ймовірність виявлення збудника ендокардиту при правильному проведенні лабораторного дослідження досягає 90-95%). Виникнення цианоза у хворих ОАП супроводжується збільшенням гематокриту і маси еритроцитів (вторинний еритроцитоз).
Електрокардіографія. При великому скиданні з аорти в легеневу артерію електрокардіографічно виявляється гіпертрофія лівих відділів серця. Виражена легенева гіпертонія призводить до гіпертрофії правих відділів серця.
Ехокардіографія. Основний ехокардіографічний метод діагностики ОАП - доплерівське дослідження з кольоровим картуванням, що виявляє безперервний сістолодіастоліческій потік в стовбурі легеневої артерії. ОАП можна також візуалізувати методом двомірної ехолокації.
Рентгенографія. Рентгенологічно, особливо при великому скиданні крові, знаходять збільшення лівого шлуночка і передсердя, розширення аорти і проксимальних гілок легеневої артерії. При вираженій легеневої гіпертонії збільшена тінь правого шлуночка, а легеневий малюнок посилений. Іноді, в разі кальцифікації протоки, він добре видно на рентгенознімків.
Фонокардіографія. У 2-му міжребер'ї зліва у грудини, в лівої підключичної зоні при ОАП реєструється сістолодіастоліческій шум. Починається шум відразу після першого тону, досягає максимуму до другого, а потім зменшується. Шум високочастотний, широко іррадіює (в тому числі в межлопаточную зону). У міру розвитку легеневої гіпертонії інтенсивність шуму поступово зменшується.
Інші методи. Високочутливим методом діагностики ОАП вважається катетеризація серця і аортография. Під час зондування серця нерідко вдається провести зонд з легеневої артерії через ОАП в аорту, що підтверджує діагноз пороку. Ступінь шунтування можна оцінити за даними оксиметрии.
Діагноз. Сполучення «машинного» сістолодіастоліческого шуму, низького діастолічного тиску і характерних ехокардіографічних ознак (при двомірної і допплеровской ехокардіографії, кольоровому картуванні) досить для обгрунтування діагнозу ОАП. Виразність пороку і ступінь гемодинамічних порушень зазвичай уточнюється інвазивними методами дослідження.
Диференціальний діагноз. ОАП зазвичай диференціюють з іншими даними (септальних дефекти, коарктація аорти) і набутими (аортальними) пороками серця.
Слід пам'ятати про можливе поєднанні ОАП з іншими пороками.
Лікування. Є спостереження, що тривале призначення індометацину дітям (особливо недоношеним), сприяє закриттю ОАП. Для боротьби із серцевою недостатністю у хворих з ОАП зазвичай використовують діуретики. Радикальним методом лікування ОАП є хірургічний. Операція показана всім дітям, які досягли шестимісячного віку (зазвичай вона виконується в плановому порядку у віці 1-2 років).
Дорослих оперують в тих випадках, коли немає виражених змін в судинах легенів. Характер операції - перев'язка або перетин протоки (при кальцифікації протоки накладається дакроновий латка в зоні його з'єднання з аортою). Останнім часом для закриття боталлова протоки стали використовувати ендоваскулярні методи (зокрема, введення в просвіт судини «подвійних парасольок»).
Прогноз і перебіг. При відсутності хірургічного лікування хворі з гемодинамічно значущим ОАП рідко доживають до 45 років. Основні причини смерті - інфекційний ендокардит і серцева недостатність. Летальність при плановій хірургічній корекції вад не перевищує 0,5%. Своєчасно проведена операція (до розвитку склеротичних змін в судинах малого кола) нівелює всі прояви пороку.
Експертиза працездатності. Пацієнти, успішно і своєчасно оперовані з приводу ОАП, зберігають працездатність. При відсутності хірургічного лікування працездатність хворих з ОАП визначається виразністю гемодинамічних порушень.
Профілактика. До заходів первинної профілактики відносяться: відмова від прийому тератогенних препаратів під час вагітності, попередження гіпоксії плода, недоношеності, внутрішньоутробного контакту з вірусом краснухи. Вторинна профілактика полягає в заходах, покликаних унеможливлювати у хворого з ОАП інфекційний ендокардит.
Слід пам'ятати, що навіть після успішної хірургічної корекції ОАП високий ризик розвитку інфекційного ендокардиту зберігається протягом декількох місяців (до півроку).