Ці аритмії серця можна розділити на дві групи. До першої групи належать синусова тахікардія, синусова брадикардія і синусовааритмія, при яких вихідною точкою серцевого скорочення залишається синусовий вузол - Номотопние ритм; змінюється лише кількість або послідовність вихідних з вузла імпульсів. До другої групи належать атрио-вентрікулярний ритм, міграція джерела серцевого ритму, інтерферуюча дисоціація, припинення передсердних скорочень, ідіовентрікулярний ритм, при яких стійко або тимчасово змінюється вихідна точка збудження серця і джерелом ритму замість синусового вузла стає будь-яка інша точка провідникової системи серця - гетеротопних ритм. При цьому зазвичай змінюється і частота серцевих скорочень.
Синусова тахікардія характеризується почастішанням ритмічних серцевих скорочень (понад 100 В 1 хв.). Вона може бути викликана емоціями, фізичним навантаженням, лихоманкою, тиреотоксикозом, анемією, серцевою недостатністю, а також впливу ліків (атропін, ефедрин, кофеїн, нітрити та ін.).
Клінічна картина. Характерна скарга хворих на серцебиття. Число серцевих скорочень зазвичай 120- 160, в рідкісних випадках може доходити до 180-200 ударів в 1 хв. Шийні вени зазвичай запалі. Перший тон на верхівці часто посилений; на легеневої артерії іноді можна вислухати систолічний шум. На ЕКГ (рис. 1) форма предсердного і шлуночкового комплексів не змінена. Внаслідок укорочення діастоли різко зменшується інтервал Т - Р. При частоті серцевих скорочень понад 150 зубець Р може бути злитий з попереднім зубцем Т. Діагноз зазвичай не важкий. Лікування зводиться до впливу на патологічний процес, що викликав збільшення частоти серцевих скорочень.
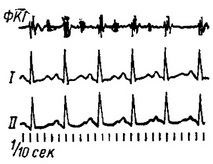
Мал. 1. Синусова тахікардія.
Синусова брадикардія полягає в уражень серцевих скорочень (менше 60 ударів в 1 хв.). Може бути обумовлена: безпосереднім і рефлекторним подразненням кори головного мозку при пухлинах і травмах мозку; підвищенням внутрішньочерепного тиску; посиленим впливом на серце парасимпатичного відділу вегетативної нервової системи; зниженим впливом на серце симпатичного відділу; ураженням синусового вузла в результаті безпосереднього або рефлекторного впливу на нього різних ендогенних і екзогенних факторів. Спостерігається іноді у здорових спортсменів і осіб, що займаються важкою фізичною працею.
Клінічна картина. Число серцевих скорочень коливається від 40 до 60, рідко менше 40 ударів в 1 хв. Межі серця при перкусії та рентгенологічному дослідженні зазвичай нормальні. Тони серця чисті або глухуваті. На ЕКГ (рис. 2) форма предсердного і шлуночкового комплексів не змінена. Інтервал Р - Q злегка збільшений. Відрізок Q - Т збільшується відповідно до зменшення числа серцевих скорочень.
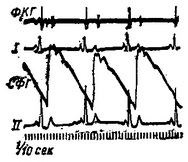
Мал. 2. Синусова брадикардія. СФГ - сфигмограмма плечової артерії.
Діагноз зазвичай труднощів не становить. При синусової б заради кар див, на відміну від брадикардії при атріовентрикулярній блокаді (див. Нижче), сила першого тону при всіх скороченнях однакова.
Лікування звичайно не потрібно. В необхідних випадках призначають атропін. Синусова брадикардія сама по собі зниження працездатності не викликає.
Синусовааритмія полягає в мінливій величиною інтервалів між окремими серцевими скороченнями.
У більшості випадків синусовааритмія пов'язана з актом дихання - дихальна аритмія. Число серцевих скорочень збільшується при вдиху і зменшується при видиху. Дихальна аритмія часто спостерігається у здорових людей в дитячому і молодому віці, рідше - у дорослих і людей похилого віку.
Синусовааритмія, не пов'язана з актом дихання, спостерігається іноді при гострому міокардиті в результаті ураження синусового вузла, при тривалому лікуванні наперстянкою і зрідка в агональному періоді.
Клінічна картина. Суб'єктивні відчуття і порушення кровообігу відсутні. На ЕКГ форма предсердного і шлуночкового комплексів майже не змінюється; варіює лише тривалість інтервалу Т - Р (рис. 3).
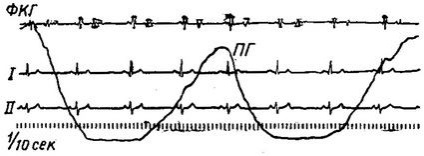
Мал. 3. Синусова (дихальна) аритмія. ПГ - пневмограмма.
Діагноз може бути встановлений обмацуванням пульсу і вислуховування. Доказом того, що синусовааритмія є дихальної, служить зникнення аритмії при затримці дихання. Дихальна синусова аритмія на працездатність не впливає і лікування не вимагає.
Лікування і працездатність при синусової аритмії, не пов'язаної з актом дихання, визначаються викликали її захворюваннями.
Атрио-вентрікулярний (вузловий) ритм. Водієм серцевого ритму при цьому є не синусовий вузол (автоматичний центр першого порядку), а атрио-вентрікулярний вузол (автоматичний центр другого порядку). При атрио-вентрикулярном ритмі вихідною точкою виникнення автоматичного імпульсу може бути або верхня частина атрио-вентрикулярного вузла, розташована в передсердях, або середня, розташована на кордоні передсердь і шлуночків, або нижня - шлуночкова частина вузла.
Джерело виникнення автоматичного імпульсу локалізується іноді в області гирла вінцевої пазухи серця і має своїм субстратом розгалуження, які виходять з верхньої частини атрио-вентрикулярного вузла - ритм вінцевої пазухи - коронарного синуса [Цан (W. Zahn)]. Порушення передсердь завжди відбувається ретроградним шляхом. Основною причиною виникнення стійкого атрио-вентрикулярного ритму є, мабуть, ураження синусового вузла.
Має певне значення і стан центральної нервової системи (кори головного мозку і вегетативних центрів). Випадки стійкого атрио-вентрикулярного ритму спостерігаються рідко. Число серцевих скорочень при атріо-вентрикулярном ритмі залежить від локалізації вихідної точки автоматичного імпульсу в атріо-вентрикулярном вузлі.
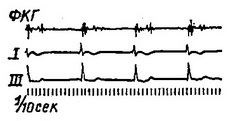
Клінічна картина. Вплив цього виду аритмії на діяльність серця не дуже велике. Скарги хворих незначні, іноді їх турбує пульсація в області шиї. При огляді виразно видно пульсація шийних вен, майже синхронна з пульсом променевої артерії. Число серцевих скорочень коливається від 80 (при локалізації автоматичного імпульсу в верхній частині атрио-вентрикулярного вузла) до 40 в 1 хв. (При локалізації автоматичного імпульсу в нижній частині атрио-вентрикулярного вузла). При рентгеноскопії видно посилена пульсація верхньої порожнистої вени.
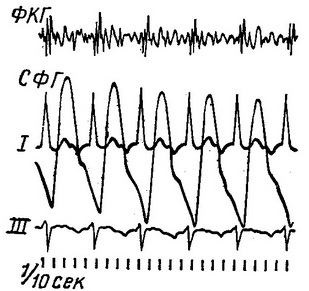
Мал. 4. Атріовентрикулярний ритм, що виходить із верхньої частини вузла. СФГ плечової артерії.
На ЕКГ негативний зубець Р локалізується в залежності від місця виникнення автоматичного імпульсу або попереду комплексу QRS (рис. 4), або нашаровується на комплекс QRS, або знаходиться між комплексом QRS і зубцем Т (рис. 5), Коли вихідна точка виникнення автоматичного імпульсу локалізується в верхніх розгалуженнях атрио-вентрикулярного вузла, в області вінцевої пазухи (ритм вінцевої пазухи), зубець Р передує комплексу QRS. У відведенні він позитивний, а в II і III відведеннях негативний. У грудних і однополюсних відведеннях від кінцівок форма зубця Р така ж, як і при локалізації автоматичного імпульсу в верхній частині вузла (рис. 6). Для ФКГ характерна відсутність передсердних коливань першого тону.
Мал. 5. Атріовентрикулярний ритм, що виходить з нижньої частини вузла.
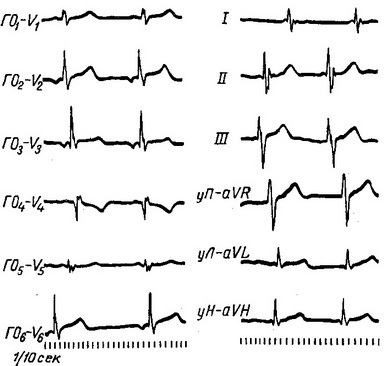
Мал. 6. Ритм вінцевої пазухи коронарного синуса. ЕКГ в стандартних, грудних і однополюсних від кінцівок відведеннях.
Діагноз можна поставити тільки на підставі даних електрокардіографічного дослідження. Працездатність при цьому виді аритмії визначається характером ураження серця і станом кровообігу.
Лікування при атріо-вентрикулярном ритмі мало успішно. Іноді вдається впливом ваго- або сімпатікотропних засобів тимчасово відновити синусовий ритм.
Інтерферуюча дисоціація - порушення ритму, що полягає в одночасному існуванні двох джерел серцевого ритму в синусовому і атрио-вентрикулярном вузлах, причому виникнення автоматичних імпульсів в атрио-вентрикулярном вузлі відбувається з більшою частотою, ніж в синусовому. Інтерферуюча дисоціація обумовлена в більшості випадків ураженням синусового вузла і зменшенням кількості вихідних з нього автоматичних імпульсів. Внаслідок зниження автоматизму синусового вузла починає проявлятися автоматизм атріовентрикулярного вузла. Інтерферуюча дисоціація спостерігається при лікуванні наперстянкою і в перебігу інфекційних хвороб, особливо при гострому ревматизмі, будучи зазначенням на міокардит.
Клінічна картина визначається основним захворюванням. На ЕКГ поряд з нормальними асоційованими скороченнями передсердь і шлуночків спостерігаються незалежні один від одного скорочення передсердь, які виходять із синусового вузла, і скорочення шлуночків, які виходять із атрио-вентрикулярного вузла (рис. 7).
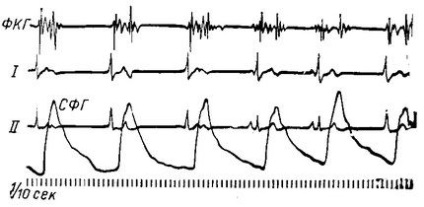
Мал. 7. интерферирующий дисоціація. СФГ плечової артерії.
Діагноз встановлюється на підставі даних електрокардіографічного дослідження.
Лікування і працездатність залежать від основного захворювання.
Ідіовентрікулярний ритм спостерігається в випадках, коли вихідною точкою виникнення автоматичного імпульсу серця стає будь-яка точка провідникової системи, розташована нижче атрио-вентрикулярного вузла, т. Е. Автоматичний центр третього порядку - пучок Гіса - або його розгалуження. При цьому збудження передсердь нерідко відбувається ретроградним шляхом.
На ЕКГ форма шлуночкового комплексу залежить від вихідної точки виникнення автоматичного імпульсу; при локалізації вихідної точки нижче розподілу пучка Гіса на ніжки форма шлуночкового комплексу змінена.
Діагноз встановлюється на підставі електрокардіографічного дослідження.
Лікування і працездатність визначаються захворюванням, що викликав ідіовентрікулярний ритм.