На стоматологічному прийомі часто проводиться діагностика захворювань слизової оболонки порожнини рота. Часто ураження слизової оболонки порожнини рота локалізуються на бічній поверхні язика і дистальному відділі щік.
хімічні опіки
Хімічні опіки слизової щік часто зустрічаються після аплікації місцевих анестетиків в спробі полегшити зубний біль. Аспірин (aspirin), ацетамінофен (acetaminophen) і різні медичні суміші можуть ініціювати хімічні опіки. Хімічні опіки можна класифікувати по тяжкості в залежності від площі набряку і почервоніння по відношенню до щільного білого струпи, відторгається некротической поверхні слизової (рис.1).
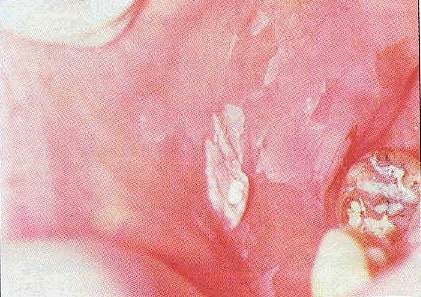
Мал. 1. Хімічний опік.
Більшість хімічних опіків гояться без наслідків.
Тютюнове пляма (лейкоплакія)
Тютюнове пляма або тютюнове спадний ураження представляє собою зморщене, біле або рожеве, дифузне ураження передодня порожнини рота. Ці ураження часто спостерігаються в нижньощелепний перехідній складці, місці, в якому зазвичай розміщується бездимний тютюн (рис.2).
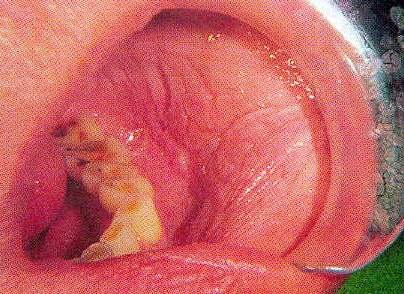
Мал. 2 Тютюнове пляма.
Nitrosonornicotine в нюхальний або жувальний тютюн оголошений канцерогенним. Таким чином, застосування місцевого канцерогену привертає до появи плоскоклітинного раку на місці аплікації тютюну, особливо в перехідній складці нижньої щелепи. (Рис.3).
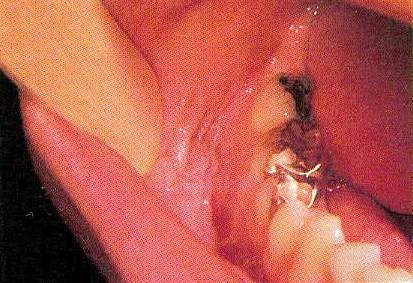
Мал. 3. Тютюнова пляма.
Початкові поразки від місцевого застосування тютюну можна знищити в більшості випадків припиненням використання тютюнових продуктів. Можна домогтися зникнення клінічних вогнищ уражень припиненням вживання тютюну протягом приблизно двох тижнів. Якщо, проте, ураження зберігаються після двотижневого періоду виключення тютюну, що залишилися осередки уражень повинні бути повністю вилучені і представлені патологоанатома для мікроскопічної оцінки.
плоскоклітинний рак
Плоскоклітинний рак є найбільш поширеною злоякісною пухлиною, яка зустрічається в ротовій порожнині. Слизова щік - це місце, в якому рак може бути порівняно легко виявлений. Вогнища ураження плоскоклітинної пухлини зазвичай безболісні, проте, пацієнт може усвідомлювати наявність стійкої виразки, повноту в щоці або пляма, яке неодноразово із'язвляется.
Плоскоклітинний рак може поставати як рівна область; у вигляді виразок поверхні; у вигляді затверділої (як у пончика) області; поверхні, як у пральної дошки або як екзофітні здуття (рис. 4).
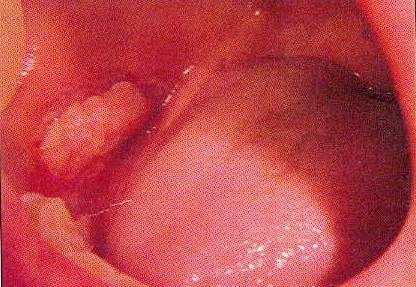
Мал. 4. Плоскоклітинний рак.
Більшість стоматологів, зубних гігієністів та лікарів більш підозрілі щодо раку, якщо поразка має білий колір. Протягом багатьох років, практичних лікарів навчали обстежити слизову на предмет лейкоплакии (білі бляшки). Насправді, почервоніння (erythroplasia) є найбільш раннім клінічним проявом плоскоклітинного раку 2. Почервонілі тканини повинні різко піднімати рівень підозри щодо раку (рис. 5).
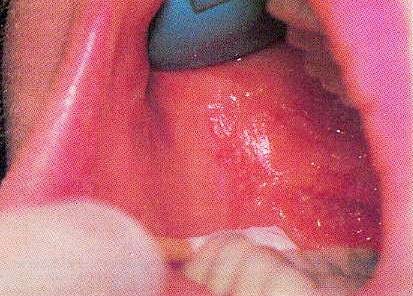
Мал. 5. Плоскоклітинний рак.
Плоскоклітинний рак щоки легше побачити, ніж злоякісні пухлини багатьох інших анатомічних областей ротової порожнини і верхньої частини глотки. Слизова щік без праці обстежується, особливо коли виконується стандартний огляд ротової порожнини і зубів. Необхідно уважно оцінити всі аномалії тканин щік. Коли виникає злоякісна пухлина слизової щоки, захворювання дуже агресивно і важко піддається контролю. Приблизно половина всіх випадків плоскоклітинного раку щік метастазує в регіонарні лімфовузли шиї. Прогноз виліковування для раку щоки поганий.
плоский лишай
Більшість патологів погодяться, що плоский лишай (LP) і поразки, які схожі на плоский лишай (ліхеноіди) є поширеними захворюваннями слизової оболонки ротової порожнини. Незважаючи на це, патології ротової порожнини висловлюють різні думки щодо плоского лишаю і схожих на плоский лишай поразок.
Найбільш важливими точками зору є наступні:
Плоский лишай не повинен ігноруватися; і надзвичайно складно поставити остаточний діагноз плоский лишай шляхом клінічного дослідження. Плоский лишай найчастіше зустрічається на слизовій щік (рис.6), але може також виявлятися на яснах, язику, піднебінні, губах, дні порожнини рота або шкірі.
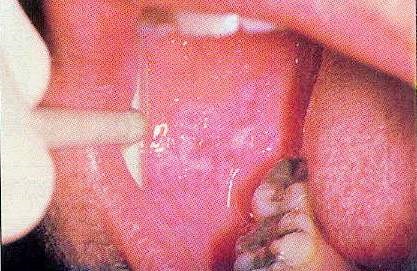
Мал. 6. Плоский лишай.
Цей хронічний процес властивий жінкам, особливо після 40. Плоский лишай може бути виключно на шкірі, виключно на слизовій оболонці або одночасно на обох тканинах. Поразки плоским позбавляємо можуть бути пов'язані з сталася в минулому травмою місця ураження, такий як подряпина шкіри або ін'єкція для знеболювання зубів. Це спостереження відомо як "Koebner Phenomenon".
Типові вогнища уражень зустрічаються білатерально на слизовій щік або ясна, схожі на мереживо, білі смужки або кератотіческіе кільця на еритематозному підставі (рис.7).

Мал. 7. Плоский лишай.
Ці поразки зазвичай асімптоматічни, за винятком виразкової і бульозної форми плоского лишаю (рис.8).
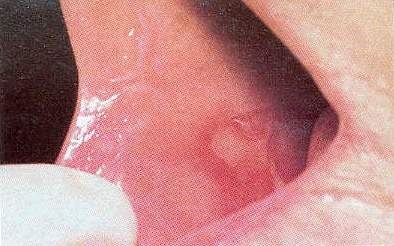
Мал. 8. Ерозійний плоский лишай.
Симптоматичні ураження здійснюють цикл між асімптоматічнимі періодами і болючими епізодами тривалістю в кілька тижнів. Поразки, за усталеною практикою, симптоматично піддаються аплікації місцевих стероїдів, особливо 0,05% fluocinonide (Lidex).
Деякі дослідники відносять плоский лишай до передракових заболеваніям.4 Інші дослідники ставлять під сумнів взаємозв'язок між плоским позбавляємо і раком ротової полості.5 Проте, інші вчені припускають, що у пацієнтів з довготривалим плоским позбавляємо, і плоский лишай і злоякісна пухлина можуть зустрічатися одночасно , особливо у випадках ерозивного плоского лішая.6 Крім того, диспластичний процес, клінічно приймається за "lichenoid dysplasia", має схожість з плоским лишаєм. Але на противагу плоскому лишаю, лихеноидная дисплазія має тенденцію виникати в тих місцях ротової порожнини, які є найбільш поширеною локалізацією раку порожнини рота: дно порожнини рота, вентролатеральная область мови, слизова мовній боку альвеолярного гребеня, складки мигдалини і м'яке піднебіння.
Десь між плоским позбавляємо невідомого походження і лішайчатой дисплазією (з її злоякісним потенціалом), існує інша група ліхеноідних поразок. Неспецифічні ліхеноідние реакції - мікроскопічні різновиди - також мають невідому етіологію. Схожі на плоский лишай, реакції на ліки досить часто діагностуються. Особливо, у пацієнтів, що приймають phenothiazines, angiotensin converting enzyme inhibitors і thriazides, найбільш часто, по відношенню до інших препаратів, виникають реакції схожі на плоский лишай. Ліхеноідние мукозити порожнини рота також можуть виникати вдруге після вживання продуктів, що містять корицю, таких як солодощі з корицею, жувальна гумка, полоскання для порожнини рота і зубні пасти. Системна або дисковидная еритематозний вовчак також може супроводжуватися ураженнями порожнини рота, схожими на плоский лишай.
Коли у пацієнта присутня будь-яка різновид ураження плоским позбавляємо, важливо поставити специфічний діагноз. Повна історія хвороби цієї поразки повинна включати початок його розвитку, симптоми, ліки, вживання продуктів, що містять корицю, вживання тютюну, вживання алкоголю, історію травми (такий як стоматологічне лікування) і виявлені системні захворювання. Найбільш корисним діагностичним інструментом є мікроскопічне дослідження біопсійного тканин.
Як тільки діагноз буде встановлений, можна приступати до лікування плоского лишаю місцевим кортикостероїдом, який часто зменшує неприємні симптоми. Незважаючи на те, що клінічні симптоми можна контролювати, вогнища ураження плоским позбавляємо можуть існувати тривалий час. Боргом для стоматолога, зубного гігієніста і хірурга-стоматолога: тих, хто може діагностувати плоский лишай, є ретельне обстеження слизової пацієнтів з плоским позбавляємо на предмет підозрілих поразок. Незважаючи на розбіжності серед патологів, правдою є те, що рак зустрічається одночасно з плоским позбавляємо, а лішайчатая дисплазія потенційно злокачествененна.
Фіброма від роздратування є поширеним доброякісним поразкою, яке зустрічається на слизовій щік, язика, губ і в інших ділянках ротової порожнини. Фіброми є підняті вузлики, які мають приблизно такий же колір, що і навколишні тканини, або злегка блідіше (рис.9).
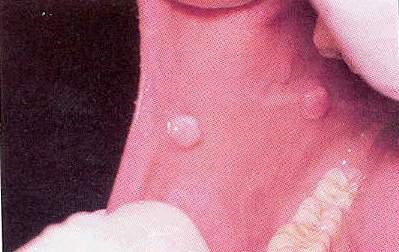
Більшість фибром мають розмір в кілька міліметрів, але можуть стати досить великими (рис.10).
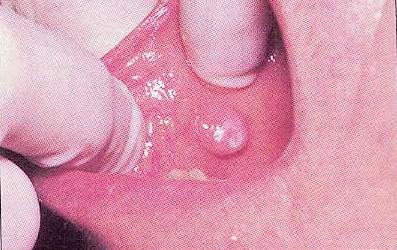
Вони можуть бути поодинокими, або можуть поставати у вигляді групи поразок. Фіброми можуть бути видалені хірургічно і представлені для гістологічного дослідження. Як правило, осередки поразок не рецидивують, якщо причина роздратування була видалена, і поразка була повністю посічене.
гемангіома
Кровоносні судини можуть утворювати пухлиноподібні ураження, особливо в щоках, мові і губах. Ці доброякісні ураження часто являють собою сині, яйцеподібні, м'які вузлики (рис.11).
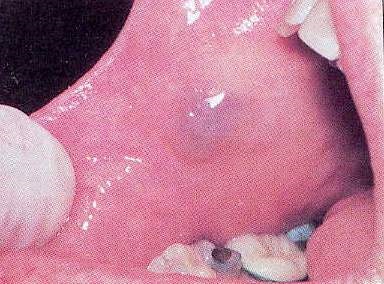
Мал. 11. Гемангіома.
Ці стискають вузлики можуть бліднути під час пальпації, через тимчасове порушення кровотоку в області поразки. Гемангіоми можна видаляти хірургічно і надавати для гістологічного дослідження, особливо якщо вони мають великі розміри, або їх локалізація викликає функціональні проблеми (рис.12).
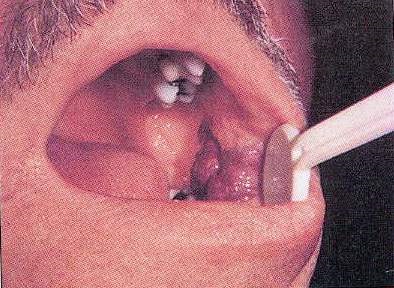
Мал. 12. Гемангіома.
Рецидив гемангіоми можливий, і залежить від конфігурації поразки і повноти видалення.
Гематоми є вторинну, по відношенню до травми, скупчення крові в м'яких тканинах (рис. 13).
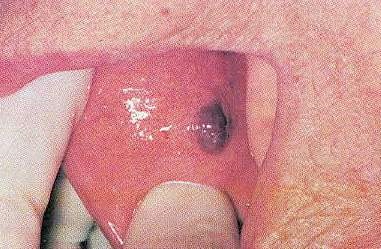
Мал. 13. Гематома.
На слизовій щік часто виявляються сліди самовільного прікусиванія, що приводить до утворення гематоми (рис.14).
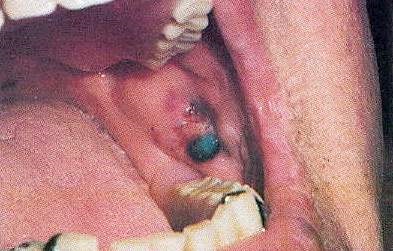
Мал. 14. Гематома.
Ці поразки зазвичай самообмеження, самі заживають і рідко потребують лікування.
У цій статті представлено кілька поразок слизової оболонки щік, які часто зустрічаються в стоматології. Через те, що щоки є місцем потенційного виникнення агресивної злоякісної пухлини ротової порожнини, всі вогнища уражень повинні обстежитися з підозрою до тих пір, поки остаточний діагноз не буде поставлений. Поразки схожі на плоский лишай також не повинні недбало упускає, так як ракова пухлина може виникнути або вже існує, по крайней мере, спільно з Ліхеноїдний дисплазією або ураженнями плоского лишаю. Необхідно підкреслити, що візуальний огляд недостатній для постановки діагнозу і / або складання плану лікування при плоскому лишаї або Ліхеноїдний дисплазії.
Стоматологи та зубні гігієністи є єдиними і найбільш компетентними в своєму роді, хто може виявити ураження щік на ранній, піддається лікуванню стадії. Кожен візит до стоматолога повинен включати в себе "перевірку щік".
2. Mashburg, A. Samit, A. "Early Diagnosis of Asymptomatic Oral and Oropharyngeal Squamous Cancers." CA: A Journal of Clinicians. Vol. 45, No.6., Pp. 328-51.