ГЛАВА 18 ДОГЛЯД І СПОСТЕРЕЖЕННЯ ЗА ДІТЬМИ З підвищена кровоточивість ТА ЗАХВОРЮВАННЯМИ КРОВІ
У дитячому віці нерідко зустрічаються захворювання, що протікають з підвищеною кровоточивістю, а також хвороби органів кровотворення. Незалежно від причин кровоточивості хворі діти повинні перебувати на строгому постільному режимі і бути під постійним контролем медичної сестри. Харчування дітей здійснюється тільки в палаті. Вільне пересування хворих у відділенні або самостійно відвідати туалету допустимо тільки з дозволу лікаря. Транспортування дітей для обстеження, наприклад в кабінет функціональної діагностики, здійснюється тільки за допомогою каталки. У дітей не повинно бути гострих, ріжучих або колючих предметів. При збиранні в палатах, коридорі підлогу необхідно не тільки ретельно мити, але і насухо витирати, щоб ніхто з хворих не послизнувся, так як падіння може додатково призвести до крововиливу в суглоби або внутрішні органи, наприклад головний мозок. У відділенні, де знаходяться діти з підвищеною кровоточивістю, постійно контролюється профілактика травматизму.
При появі у дитини кровотечі будь-якої локалізації медична сестра повинна викликати лікаря і надати долікарську допомогу.
Допомога при носовій кровотечі. Причини носової кровотечі різноманітні: травми (удар, пошкодження слизової оболонки і т.п.), різні захворювання як неінфекційного (тромбоцитопенічна пурпура, геморагічний васкуліт, гемофілія, лейкоз, гіповітаміноз С, К та ін.), Так і інфекційного (кір, коклюш , грип, сепсис, респіраторні вірусні інфекції і т.д.) характеру, місцеві захворювання носоглотки (поліпи, аденоїди, сторонні тіла та ін.), підвищення артеріального тиску.
Носова кровотеча може бути незначним (у вигляді домішок крові до слизових виділень) або профузним (коли кров надходить не тільки назовні, але і всередину - в глотку і ротову порожнину). У дитини виникають кашель, блювота. У таких випадках слід виключити легеневе і шлункова кровотеча.
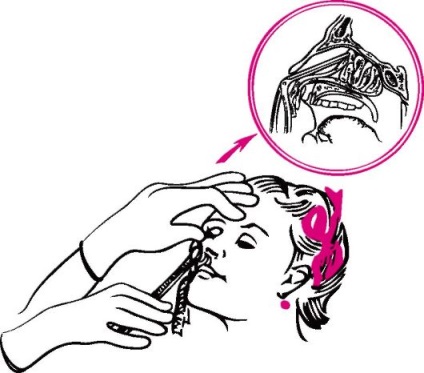
Дитину заспокоюють, саджають або надають положення напівсидячи з закинутою головою. На перенісся кладуть лід або марлю, змочену в холодній воді. У більшості випадків носова кровотеча зупиняється мимовільно або за допомогою так званих домашніх засобів (спокій, введення ватки, змоченою перекисом водню). Триваюче носова кровотеча можна зупинити сильним притисненням крил носа до носової перегородки протягом 2-3 хв і більше. Дихання відбувається через рот. Кров, що потрапила в рот, дитина повинна спльовувати.
При відсутності ефекту від вжитих заходів при триваючому носовій кровотечі проводять тампонаду носа - передню або задню. Передня тампонада (рис. 51) проводиться найбільш часто, так як носова кровотеча більш ніж в 90% випадків пов'язано з пошкодженням судин переднього відділу перегородки носа. Вставляють марлеві турунди довжиною близько 50 см, просочені 3% розчином перекису водню, вазеліновим маслом або кровоспинними засобами (розчином тромбіну, гемофібріна). Для тампонади потрібно 2-3 турунди. Замість марлевих турунд можна вводити в порожнину носа сухий тромбін, кровоспинну губку, фібринових плівку. На потилицю кладуть лід. Одночасно всередину за показаннями призначають 5% розчин амінокапронової кислоти, дицинон, вітаміни С, К. Тампон може перебувати в носі не більше 36-48 ч. Перед видаленням тампона його необхідно ретельно відмочити перекисом водню. Після видалення тампона в ніс закапують масло (обліпихи, персикове, оливкова). Якщо кровотеча після виконання передньої тампонади носа триває, то проводять задню тампонаду (лікарська маніпуляція, зазвичай здійснює ЛОР-спеціаліст).
Допомога при кровотечі з порожнини рота. Кровотеча з порожнини рота може виникнути після видалення зуба, механічних пошкоджень або при запальних захворюваннях слизової оболонки та ін.
При масивній кровотечі, наприклад внаслідок пошкодження артерій або великих вен, кровотеча набуває безупинний характер. Така кровотеча небезпечно ускладненнями - асфіксією, масивною крововтратою. Хворого необхідно покласти обличчям вниз або на бік. Порожнина рота звільняють від крові або кров'яних згустків і уважно оглядають. При кровотечі з альвеоли (лунки) видаленого зуба на неї накладають тампон і просять хворого щільно притиснути його зубами. Для тампонади лунки видаленого зуба використовують марлеві турунди, змочені 3% розчином перекису
водню, або гемостатические губки. Перед їжею тампон видаляють, дитина отримує їжу в холодному, напіврідкому і протертому вигляді.
Допомога при кровотечі з слухового проходу. Марлю, складену у вигляді конуса або воронки, вводять у вухо. На вухо накладають нетугу марлеву пов'язку.
Допомога при легеневій кровотечі. Причинами кровотечі у дітей можуть бути інфекційні захворювання (грип, ГРЗ, кір, коклюш), чужорідні тіла в дихальних шляхах, травма грудної клітини, прийом лікарських препаратів (ацетилсаліцилова кислота, препарати йоду), аскаридоз, бронхолегеневі захворювання, туберкульоз легенів та ін. При появі домішки крові в мокроті (кровохаркання) дитини слід заспокоїти, звільнити від одягу, що стискує дихання. Йому надають положення напівсидячи, забороняють рухатися, розмовляти, натуживаться. Слід забезпечити приплив свіжого повітря, для чого широко відчиняють вікна. Виділення значної кількості чистої крові з дихальних шляхів свідчить про легеневій кровотечі і вимагає особливої уваги з боку оточуючих, перш за все медичного персоналу. Крім льоду (грілка з льодом показана на короткий час), використовуються лікарські засоби, що зменшують кашель. Має проводитися лікування
основного захворювання. Дитина з легеневою кровотечею (підозрою на легеневу кровотечу) вимагає перекладу в хірургічне відділення.
При травмі грудної клітини, коли пошкоджуються легенева тканина, судини легенів, з'являються біль у грудях, кашель з виділенням кров'янистої мокроти. Хворому рекомендують ковтати дрібні шматочки льоду, пити холодну воду маленькими порціями. Показана термінова госпіталізація в спеціалізоване відділення.
Допомога при шлунково-кишковій кровотечі. Ознаками кровотечі є блювота і стілець з домішкою крові.
Кривава блювота є симптомом кровотечі із стравоходу, шлунка і дванадцятипалої кишки. Іноді в блювотних масах може виявитися кров, ковтнув дитиною при нерозпізнані носовому або легеневій кровотечі. При масивній кровотечі в блювотних масах переважає червона і незмінна кров. При несильному кровотечі кров тривалий час залишається в шлунку, піддаючись впливу хлористоводородной (соляної) кислоти, набуває темного забарвлення. В цьому випадку виникає блювота «кавовою гущею».
При відрижці у новонароджених можлива поява червоної крові як результат заковтування материнської крові при ссанні грудей з тріщиною соска. Ця ситуація викликає занепокоєння матері і вимагає великої уваги з боку медичного персоналу.
Кривавий стілець з'являється при кровотечах як з верхніх, так і з нижніх відділів шлунково-кишкового тракту. Наявність свіжої або червоної крові дозволяє припустити, що джерело кровотечі знаходиться недалеко від заднього проходу - в нижніх відділах товстої кишки. При кровотечах з сліпий, висхідній і поперечної ободової кишки стілець набуває темно-бордову або красноватокорічневую забарвлення.
При кровотечах із шлунка і тонкої кишки, зокрема дванадцятипалої, стілець чорного кольору, баріться - мелена. Одночасно може бути блювота «кавовою гущею».
У всіх випадках кровотечі з шлунково-кишкового тракту дитини необхідно укласти в ліжко, так як навіть невелика кровотеча становить небезпеку. Слід забезпечити абсолютний спокій, дитині не дозволяють підніматися з ліжка. Хворий повинен лежати на спині. На верхню половину живота кладуть міхур з льодом. Викликають лікаря.
У перші години після кровотечі слід утриматися від прийому їжі, іноді дитині дають ковтати дрібні шматочки чистого льоду. Надалі хворий приймає їжу в холодному і рідкому вигляді: молоко, сметана, вершки, яєчні білки, вершкове масло, ретельно протерті овочеве пюре з подрібненим м'ясом або рибою. Через 2-3 дні дієту розширюють - призначають дієту. 1а.
Здійснюється строгий індивідуальний догляд. Медична сестра стежить, щоб мочеприймальник і підкладнесудно дитині подавали тільки в ліжко.
Допомога при маткових кровотечах. При маткових кровотечах необхідно суворе дотримання постільного режиму. При сильній кровотечі на нижню половину живота кладуть один або два міхура з льодом. Медична сестра стежить за станом прокладок, змінює їх, якщо вони рясно змочені. Для встановлення обсягу крововтрати прокладки протягом доби кілька разів зважують, щоб визначити різницю між сухою і мокрому прокладанням. Дівчинку слід підмивати 2-3 рази на день.
Допомога при нирковому кровотечі. Про кровотечі свідчить гематурія - виділення крові з сечею. Гематурія може бути видимою неозброєним оком (макрогематурія) або помітна лише при мікроскопії (мікрогематурія). Причинами ниркового кровотечі є запальні захворювання (нефрит, цистит), травми сечовидільної системи, камені нирок і ін. Необхідний суворий постільний режим, дитина мочиться в мочеприймальник. Медична сестра стежить за кольором сечі (червона сеча або кольору «м'ясних помиїв»), відзначає наявність згустків або свіжої крові.
Допомога при гематомах і крововиливах в суглоби. Дитині призначають строгий постільний режим. Транспортування хворого здійснюється тільки на каталці. При необхідності проводять іммобілізацію - створення нерухомості пошкодженої суглоба або кінцівки (гіпсова пов'язка, шина).
Догляд за дітьми з недокрів'ям. Беруть до уваги вік хворого і ступінь тяжкості анемії. При недостатності заліза в крові хворі повинні проводити багато часу на свіжому повітрі, отримувати повноцінне харчування, багате мікроелементами: свіжі фрукти, овочі, м'ясо, печінку і т.п. Вводять препарати заліза.
При гострої анемії, яка виникає внаслідок кровотечі, використовують механічні способи - накладення джгута, давили пов'язок, притиснення судин, що кровоточать, тампонаду носа та ін. На
місце кровотечі накладають гемостатичну губку або фібрину плівку. Вирішується питання про заповнення крововтрати, уточнюється група крові і резус-фактор хворої дитини, попередньо вводять плазмозамінники, симптоматичні засоби. Нерідко медичній сестрі доручається замовити для постраждалої дитини одногруппную кров через станцію переливання крові.
Догляд за дітьми з лейкозом. Потрібно дотримуватися постільного режиму в період цитопении (зниження кількості кров'яних клітин в крові) і при розвитку ускладнень. Дитині призначають дієту. 5 з обмеженням тваринних жирів, солодощів; застосовують продукти, що володіють властивостями неспецифічних сорбентів.
Програми медикаментозного лікування гострого лейкозу у вигляді поліхіміотерапії незалежно від варіанту захворювання проводяться виключно в дитячих гематологічних відділеннях і включають в себе кілька етапів-протоколів: індукція ремісії (протокол 1), консолідація (протокол М), рання інтенсифікація (протокол 2), краніальніше опромінення ( профілактика ураження ЦНС) і підтримуюча терапія. Загальна тривалість лікування - 24 міс. Мета поліхіміотерапії - знищення пухлинного клону лейкозних клітин. Доведеним методом лікування, здатним привести до одужання хворого з гострим лейкозом, вважають трансплантацію гемопоетичних стовбурових клітин, яку проводять в період першої клініко-гематологічної ремісії.
Супровідна терапія дозволяє звести ризик загрозливих для життя ускладнень до мінімуму. Основа - виконання санітарно-гігієнічних вимог (щоденні зміни білизни, гігієнічні ванни, дезінфекція рук персоналу, дворазовий щоденний душ для осіб, які доглядають за дитиною, мінімум контактів з оточуючими). Важливо збереження цілісності шкірного і слизового бар'єрів: зуби чистять м'якими зубними щітками; полощуть рот 0,05% водним розчином хлоргексидину, відваром ромашки і ін .; стежать за цілісністю нігтів, пошкодження обробляють розчинами антисептиків. Контролюють стілець, при необхідності застосовують неферментіруемие вуглеводи і м'які проносні - соняшникова або касторову масла (запори чреваті утворенням тріщин з переходом в парапроктит); після дефекації обов'язковий туалет промежини - підмивання, змазування антібіотікоантімікотіческімі мазями (гентаміціновая + нистатиновая / полі- міксіновая + амфотеріціновая).
Профілактика інфекційних ускладнень полягає в селективної деконтамінації шлунково-кишкового тракту неадсорбіруемий антибіотиками, наприклад полимиксином 100 000 МО / кг / добу всередину і нистатином 100000 ОД / кг / сут. З 36-го дня 1-го протоколу проводиться профілактика пневмоцистної пневмонії Бісептолом. У зв'язку зі збільшенням ролі грамнегативних бактерій в етіології інфекційних ускладнень у хворих з лейкозами проводиться обов'язкова емпірична парентеральная антибактеріальна терапія.
Догляд за дітьми з гемофілією. Такі діти потребують спеціалізованої допомоги в умовах дитячого антигемофильного центру або гематологічного відділення дитячого стаціонару. Проводиться замісна терапія відсутнього фактора крові, із забезпеченням гемостазу. Крім того, усуваються наслідки крововиливів, головним чином в суглоби. Вводять внутрішньовенно концентрати факторів VIII і IX в перші години після крововиливу або значні травми. З тією ж метою (при відсутності необхідних концентратів факторів) при гемофілії А вводять кріопреципітат в дозі 15-50 ОД на 1 кг маси тіла, а при гемофілії В - нативну концентровану плазму (дітям 1-5 років - по 150 ОД, 6-10 років і старше - по 300 ОД). Ефективність дії криопреципитата становить зазвичай 6-8 ч, тому при внутрішньочерепних крововиливах, гематомах, здавлюють нерви, роблять повторні внутрішньовенні вливання.
Для хворого на гемофілію існує певний «кодекс поведінки»:
• не можна проводити внутрішньом'язові і підшкірні ін'єкції (всі препарати вводяться тільки внутрішньовенно або перорально);
• біль будь-якої локалізації, а тим більше кровотеча - показання до негайного введення концентрованих антигемофільних препаратів;
• будь-які хірургічні втручання, в тому числі стоматологічні, можливі лише після проведення замісної терапії - її проводять за 12 год до операції і через 6 годин після операції;
• дитина постійно спостерігається гематологом спеціалізованого центру;
• не можна призначати нестероїдні протизапальні засоби і ацетилсаліцилову кислоту, наприклад при ГРЗ. Припустимо лише прийом парацетамолу або трамала за показаннями;
• не можна застосовувати препарат «муміє».
Вживають усіх можливих заходів щодо запобігання травм: з ужитку забираються всі колючі предмети, легко ламаються іграшки, підлогу покривають ворсистим килимом, гострі краї меблів - поролоном; заборонені види спорту, пов'язані з можливими ударами, в тому числі їзда на велосипедах і т.д. У той же час не можна повністю заборонити дитині фізичні заняття. Як можна раніше треба вчити дитину плавати, займатися ранковою гімнастикою. Слід заохочувати інтелектуальні інтереси дитини, заняття музикою, шахами.
1. У чому полягають особливості догляду та спостереження за дітьми з підвищеною кровоточивістю?
2. Як зупинити кровотечу з носа?
3. У чому полягає техніка тампонади носових ходів?
4. Що необхідно зробити при кровотечі з альвеоли видаленого зуба?
5. У чому полягає допомога при кровотечі з слухового проходу?
6. У чому полягають допомогу і догляд за хворими з легеневою кровотечею?
7. Що слід зробити при кровотечі з шлунково-кишкового тракту?
8. У чому полягає догляд за дівчатками при матковій кровотечі?
9. За чим повинна стежити медична сестра при нирковому кровотечі у дитини?
10. У чому полягає допомога дитині при крововиливі в суглоб?
11. Як поставлена лікувальна допомога дітям з лейкозом? Які завдання медичної сестри в надання супровідної терапії хворому з лейкозом?
12. Які заходи профілактики травм ефективні для хворих на гемофілію в побуті?