Причини виникнення глікогенозу
Розрізняють декілька форм захворювання, обумовлені різною локалізацією ферментного дефекту - печінкова, м'язова, генералізована.
При I, II, IV, VI типах гликогенозов ураження печінки визначається як переважне.
Глікогеноз I типу (хвороба Гірке) - гепаторенальний форма хвороби, причина якої криється у відсутності або недостатності глюкозо-6-фосфатази, що здійснює перетворення глюкозо-6-фосфату в глюкозу. В результаті печінка і нирки не здатні виділяти в кров вільну глюкозу, а значить, неможливо підтримку нормальної глікемії. Концентрація цукру в крові за 2-3 години голодування знижується до вкрай низького, життєво небезпечного рівня. У тканині печінки накопичується глюкозо-6-фосфат, який активує D-форму глікогенсинтетазу, відбувається накопичення глікогену. Глікоген розкладається в печінці за допомогою гліколізу. Продуктом гликогенолиза стає лактат, а не глюкоза, наслідком цього є підвищення в крові концентрації молочної кислоти (гіперлактатемія), тригліцеридів і холестерину (гіперліпідемія).
Симптоми глікогенозу I типу виявляються зазвичай в ранньому дитячому віці. Для патології характерні гепатомегалія, остеопороз, ксантоми. Хворі відстають у рості і розвитку, але не мають порушень у психічній сфері. Типовий вид хворого: широке повне особа, маленький рот, короткі повні кінцівки, великий живіт. Печінка досягає величезних розмірів, м'якої консистенції. Наслідком гіпоглікемії є судоми, блювота і колапс вранці і при великих перервах між прийомами їжі. Часто спостерігаються анемія і лейкопенія, лейкоцити насичені гликогеном. При функціональному дослідженні печінки відзначаються гипертриглицеридемия, гіперхолестернемія, підвищення концентрації неестеріфіцірованних жирних кислот.
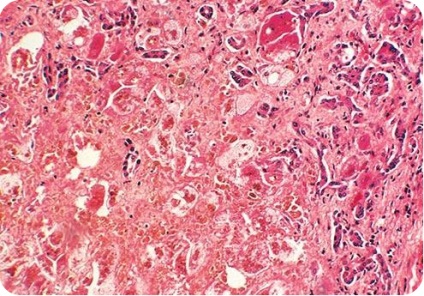
Глікогеноз VI типу (хвороба Херсі) обумовлений недостатністю активності фосфорілази печінки. Гепатомегалия виявляється вже на першому році життя, відзначаються гіперхолестеринемія, підвищення вмісту нейтральних жирів і підвищена активність амінотрансфераз. Прогноз глікогенозу VI типу сприятливий, так як порушення в обміні глікогену, викликані дефектом фосфорілази, можуть компенсуватися шляхом глюконеогенезу.
Глікогеноз IV типу (амілонектіноз, хвороба Андерсона) - рідкісне сімейне захворювання, вперше описане Д. Андерсоном (1952), при якому в печінці відкладається аномальний полісахарид, подібний по ряду властивостей з амілопектину. Причиною глікогенозу IV типу є відсутність або недостатність ферменту альфа-1,4-глюкан-6-глікозілтрансферази. Особливості порушень генної регуляції синтезу ветвящегося ферменту при хворобі Андерсона вивчені недостатньо. Захворювання часто розвивається приховано і виявляється протягом першого року життя. Клінічна картина характеризується прогресуючою гепатоспленомегалією, розвитком цирозу печінки і гіпотонією. Поряд з цим відзначаються погана прибавка в масі тіла, анемія, остеопороз, спастична кривошия і відставання в загальному розвитку.
Як лікувати глікогеноз?
Лікування гликогенозов I типу має на увазі дієтотерапію. Вона представлена частими годуваннями, в тому числі вночі, з добавкою в їжу глюкози, великою кількістю білка, обмеженням жиру. З харчування виключаються продукти, що містять галактозу (незбиране і згущене молоко) і фруктозу (мед, вишня, черешня, слива), які сприяють розвитку ацидозу. У ряді випадків використовують парентеральне годування хворих. Показані лужні мінеральні води - боржомі, Єсентуки №17 та ін.
В рамках медикаментозної терапії досить успішно використовується препарат діазоксид. Тривале (протягом року) застосування його призводить до збільшення вмісту глюкози в крові та зменшення розмірів печінки, дозволяє збільшити проміжки між годуваннями без розвитку гіпоглікемії. Як і при глікогенозі III типу, показано використання Дилантину. При портальної гіпертензії застосовують портокавального шунтування.
Слід зазначити, що всупереч досягненням медицини на сьогоднішній день половина хворих помирають в ранньому дитячому віці. Причиною смерті є різка гіпоглікемія і пов'язані з нею порушення обміну речовин в мозку, ацидоз, супутні інфекції. Рання діагностика хвороби, правильна дієта і терапевтичні заходи зменшують тяжкість глікогенозу I типу, і тоді хворі досягають зрілого віку.
Прогноз глікогенезу III типу більш сприятливий, ніж при хворобі Гірке. Можливо значне поліпшення в постпубертатном періоді. Лікування також не сповна ефективним без дотримання дієти. Показано часте, багате білком харчування з добавкою крохмалю. У терапії хворих при III (і VI) типі глікогенозу використовується дилантин.
Відзначено значне зменшення розмірів печінки і збільшення вмісту глюкози в крові натще. Механізм сприятливого впливу препарату не з'ясований.
Хірургічне лікування, що полягає в накладенні портокавальних анастомозів, що в ряді випадків дає хороший ефект у хворих з I і III типами гликогенозов.
Глікогеноз IV типу швидко прогресує, і діти вмирають у віці до 3 років. Смерть настає від печінкової недостатності на тлі цирозу печінки або серцевої недостатності внаслідок глікогенозу міокарда. Лікування може полягати в дієті, багатій білками з добавкою крохмалю. Глюкокортикостероїди, що стимулюють активність фосфорілази і глюкозо-6-фосфатази, що беруть участь в перетвореннях амілопектіноподобного полісахариду, дають сприятливий, але нетривалий ефект.
З якими захворюваннями може бути пов'язано
При глікогенозі I типу ліполіз поступово призводить до мобілізації жиру з жирових депо, підвищується концентрація вільних жирних кислот в крові, наростає гіперліпідемія. а в кінцевому рахунку розвивається стеатоз печінки. До цих порушень обміну приєднуються гіперурикемія. гипофосфатемия. Часте супутнє захворювання - подагра, в окремих випадках з розвитком подагричної нефропатії. Спостерігаються серцево-судинні ускладнення і ураження підшлункової залози, пов'язані з гіперліпідемією.
Печінкова форма глікогенозу III типу хвороби характеризується затримкою росту, розмірів печінки, гіпоглікемією і гіперліпідемією. При залученні в процес мускулатури характерна м'язова слабкість, а в літньому віці розвивається прогресивна дистрофія. Іноді спостерігається спленомегалія, а при накопиченні глікогену в серцевому м'язі можлива кардіомегалія.
Розвиток глікогенозу IV типу супроводжується прогресуючою гепатоспленомегалією, розвитком цирозу печінки і гіпотонією, анемією, остеопорозом.
Лікування глікогенозу в домашніх умовах
Лікування гликогенозов лежить в компетенції ендокринолога, гепатолога, дієтолога, гастроентеролога. Лікування часто виявляється не стільки етіологічним, скільки симптоматичним. Воно проводиться довічно. Припустимо лікування в домашніх умовах, але пацієнт повинен перебувати на диспансерному обліку.
Якими препаратами лікувати глікогеноз?
Медикаментозне лікування гликогенозов не володіє доведеним і вираженим дією. Препарати призначаються з урахуванням результатів діагностики. Популярним виявляється дилантин - призначається при глікогенозу I, III і VI типів в дозі 50-300 мг в день тривалий час (до кількох років).
Лікування глікогенозу народними методами
Застосування народних коштів не виявляються досить ефективними в корекції обмінних процесів в організмі. А оскільки захворювання часто виявляється вродженим, то на такі механізми розвитку патології народні зілля тим більше не здатні впливати. Тому лікування гликогенозов краще довірити кваліфікованим медикам, а не експериментувати з самолікуванням.
Лікування глікогенозу під час вагітності
У половині випадків хворі не доживають до репродуктивного віку. У разі коли вагітність таки стає можливою, жінці рекомендується обговорити перспективу такої з лікуючим лікарем. Медицині відомі випадки, коли у хворих глікогенозах жінок народжувалися здорові діти, проте в більшості випадків патологія успадковується.
До яких лікарів звертатися, якщо у Вас глікогеноз
Клінічна картина гликогенозов не може служити основою для диференціації різних їх типів. Діагноз грунтується на визначенні змісту глікогену в біоптатах печінки і активності ферментів.
Гістологічне дослідження печінки при глікогенозі I типу дозволяє виявити великі гепатоцити, які містять глікоген і жирові краплі. Розподіл глікогену по всій клітці рівномірний. Часто серед скупчення частинок глікогену знаходять великі жирові вакуолі, тому гепатоцити мають бліде забарвлення, в них чітко виділяються цитоплазматические мембрани. Особливість глікогенозу I типу, що має важливе діагностичне значення, полягає у величезній кількості глікогену в ядрах, що призводить до значного збільшення їх розмірів. Крім того, різко виражений стеатоз, відсутня супутній фіброз. При характерній клінічній картині діагностиці сприяє зниження або відсутність активності глюкозо-6-фосфатази в біоптаті печінки.
Діагностика глікогенезу III типу грунтується на виявленні в біоптатах печінки підвищеної кількості глікогену, зниження або відсутності активності ферменту амило-1,6-глікозідази. На відміну від глікогенозу I типу відзначається фіброз печінки.
У більшості випадків глікогеноз IV типу протікає без зниження рівня глюкози в сироватці крові. При вивченні біоптатів печінки накопичується в гепатоцитах патологічний глікоген утворює безбарвні або бліді еозинофільні включення в цитоплазмі, які оточені світлою зоною. В розгорнутій стадії хвороби накопичується в гепатоцитах речовина має вигляд гіаліну або волокнисту будову. Патологічний глікоген інтенсивно забарвлюється реактивом Шиффа, колоїдним залізом і розчином Люголя. Для діагностики важливо, що активність ветвящегося ферменту відсутня не тільки в печінці, але і в нирках, селезінці, серцевому та скелетних м'язах, лейкоцитах і в культурі фібробластів шкіри. Діагноз ставлять після дослідження активності ферменту в шкірному епітелії.