Лівошлуночкова недостатність при інфаркті міокарда - діагностика, лікування
Ускладнення гострого коронарного синдрому (ГКС) частіше розвиваються при інфаркті міокарда з підйомом ST (ІМ пST). Сучасні стратегії реперфузионного лікування, в тому числі всі частіше застосування ЧKB, протягом останнього десятиліття сприяли різкого зниження частоти розвитку повторного ІМ і смертності. Це закономірно призвело до зменшення числа ускладнень ГКС.
Найчастіше це спостерігається при пізньому надходженні хворого, у осіб похилого віку (старше 75 років) і у хворих на діабет. Ці пацієнти частіше мають знижену функцію ЛШ і поширене ураження коронарного русла, яке не завжди дозволяє виконати повноцінну реваскуляризацию. Знижена функція ЛШ безпосередньо пов'язана зі зниженням виживання, і тому механічні ускладнення і аритмії частіше розвиваються у пацієнтів з поширеним ураженням міокарда.
У хворих з тяжкою дисфункцією ЛШ (ФВ ЛШ <30% ), несмотря на реваскуляризацию при ИМ пST, наличие на ЭКГ патологических зубцов Q и признаков сердечной недостаточности служит клиническим маркером плохого восстановления миокарда и тяжелого прогноза. Важно уже на ранних этапах идентифицировать таких пациентов, чтобы в дальнейшем обеспечить более тщательное наблюдение за их состоянием и возможность оказания своевременной помощи.
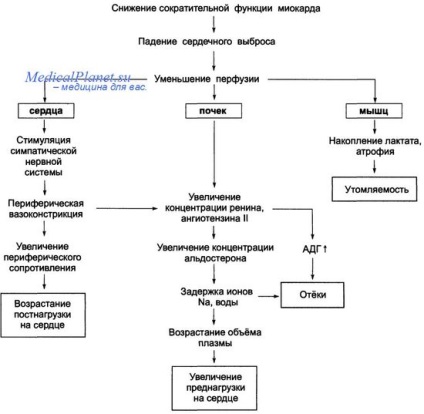
Лівошлуночкова недостатність (ЛЖН) на тлі інфаркту міокарда з підйомом сегмента ST (ІМ пST) розвивається досить часто. У пацієнтів з невеликим обсягом ураження міокарда катехоламін-опосередковане збільшення ЧСС і скоротливості неуражених ділянок стінки ЛШ компенсує зниження скоротливості в зоні ІМ і запобігає розвитку декомпенсації.
У хворих з більш великим ІМ ці механізми виявляються недостатніми, що призводить до наростання кінцевого діастолічного тиску в ЛШ і розвитку набряку легенів. У деяких випадках ЛЖН обумовлена або посилюється такими ускладненнями, як порушення ритму серця, мітральна регургітація або дефект МЖП. Наявність ЛЖН служить несприятливим прогностичним ознакою, а її вираженість тісно корелює з летальністю (внутрілікарняна смертність у пацієнтів без ЛЖН становить всього 6% і зростає до 38% у осіб з інтенсивними хрипами в легенях).
Діагностика та інтерпретація левожелудочковойнедостатності при інфаркті міокарда
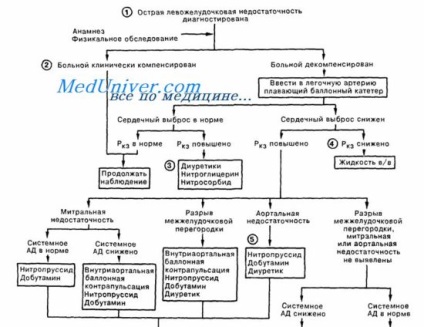
Клінічна діагностика лівошлуночкової недостатності (ЛЖН) на тлі ОКС нерідко буває утруднена. Клінічні ознаки і дані обстеження вельми варіабельні, непостійні і поєднуються один з одним в будь-яких комбінаціях. Наприклад, крепітація в базальних відділах часто зустрічається у пацієнтів із захворюваннями легенів незалежно від наявності ЛЖН, а виражені рентгенологічні ознаки легеневого застою виявляються у пацієнтів з абсолютно аускультативно «чистими» легкими.
ЛЖН необхідно підозрювати у всіх пацієнтів з ГКС і тяжкою дисфункцією ЛШ (обумовленої просторістю поточного інфаркту або дрібновогнищевим інфарктом на тлі перенесеного раніше поширеного ураження міокарда ЛШ), у яких розвивається задишка в поєднанні з патологічним III тоном серця і крепітацією в легких.
Фізикальні ознаки можуть швидко змінюватися, тому в ранньому періоді розвивається ІМ слід регулярно проводити аускультацію серця і легенів. При рентгенографії можна виявити ряд патологічних ознак, включаючи кардіомегалія, посилення судинного малюнка і прикореневі облаковідние затемнення. При появі ознак ЛЖН потрібна ретельна клінічна оцінка, в тому числі (по можливості) виконання ЕхоКГ для виключення механічних ускладнень, таких як тяжка гостра мітральна регургітація або розрив МЖП.
Лікування левожелудочковойнедостатності при інфаркті міокарда
Лікування левожелудочковойнедостатності (ЛЖН) полягає в заходах, спрямованих на полегшення тривоги, зниження тиску наповнення камер серця (за допомогою вазодилататорів) і об'єму рідини в шлуночках (шляхом додавання діуретиків), що в результаті веде до зниження кінцевого діастолічного тиску ЛШ і вирішенню набряку легенів . Постійна терапія спрямована на запобігання рецидиву симптоматики і в разі використання еплеренону може зменшити смертність. Було показано, що цей антагоніст альдостерону знижує смертність у пацієнтів з серцевою недостатністю після перенесеного ІМ і ФВ ЛШ <40%.
Це може бути пов'язано з уповільненням розвитку фіброзу міокарда або зниженням частоти розвитку гіпокаліємії, яка може служити важливим фактором, що сприяє виникненню фатальних аритмій. Крім того, у деяких пацієнтів функція ЛШ поліпшується після відновлення функції «приголомшеного» міокарда, що дозволяє запобігти рецидивирование симптоматики після епізоду гострої ЛЖН. Лікування гострої ЛЖН полягає в наступному:
• надання пацієнтові сидячого положення і призначення кисневої терапії; це дозволить зменшити венозний застій в малому колі кровообігу і поліпшити оксигенацію крові в легенях;
• введення морфіну шляхом повільних в / в болюс по 2,0 мг в поєднанні з протиблювотну засобом (наприклад, метоклопрамідом в дозі 10 мг); морфін діє як седативний засіб (полегшує тривогу), а також як вазодилататор (зменшує вираженість набряку легенів);
• призначення петлевого діуретика (наприклад, фуросеміду в дозі 80-160 мг у вигляді повільної в / в ін'єкції); введені в / в петльові діуретики після діурезу викликають вазодилатацію, що сприяє зменшенню проявів гострої ЛЖН за допомогою двох механізмів;
• при прийнятному рівні АТ (систолічний АТ> 100 мм рт.ст.) слід призначити в / в інфузію нітрату, як описано в окремій статті на сайті (рекомендуємо користуватися формою пошуку вище); викликана нітратами вазодилатация дозволяє знизити венозний повернення до правих відділів серця, що веде до зниження кінцевого діастолічного тиску ЛШ і зменшення проявів набряку легенів; інфузію нітратів слід починати з низьких доз з наступним збільшенням швидкості введення;
• ретельне моніторування діурезу, що дозволяє забезпечити адекватну перфузію нирок і оцінити відповідь на діуретик.
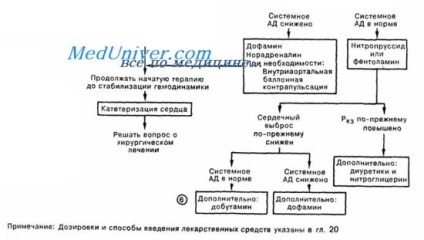
Якщо ці заходи не дозволяють контролювати ситуацію. слід ввести в / в ще один болюс фуросеміду і проконсультуватися у більш досвідчених колег. Якщо в результаті обстеження вдається виявити підлягають хірургічному лікуванню ускладнення ІМ (наприклад, важку гостру митральную регургитацию або розрив МЖП), то стабілізувати стан пацієнта на час, потрібний для проведення коригуючого втручання, можна шляхом внутрішньоаортальної балонної контрпульсації або допоміжної вентиляції легень (яку можна проводити неінвазивної - за допомогою спеціальної маски). При відсутності потенційно коректованих ускладнень прогноз при важкої ЛЖН при відсутності ефекту діаморфіну, диуретика і нітратів поганий.
Невідкладна допомога при гострій лівошлуночкової недостатності