Рекомендації з невідкладної допомоги при набряку легенів
Діагностика. Характерні: задуха, задишка, що посилюються в положенні лежачи, що змушує хворих сідати; тахікардія, ак-роціаноз, гіпергідратація тканин, ііспіраторная задишка, су-
хіе свистячі, потім вологі хрипи в легенях, рясна піниста мокрота, зміни на ЕКГ (гіпертрофія або перевантаження лівого передсердя і шлуночка, блокада лівої ніжки пучка Гіса та ін.).
В анамнезі - інфаркт міокарда. порок чи інші заболева ня серця, гіпертонічна хвороба, хронічна серцева недостатність.
Диференціальна діагностика. У більшості випадків кардіогенний набряк легенів диференціюють від Некардіогенний-го (при пневмонії, панкреатиті, порушенні мозкового кровообігу, хімічному ураженні легенів та ін.), ТЕЛА, бронхіальної астми.
1. Загальні заходи:
- гепарин 5000 ОД внутрішньовенно струйно;
- корекція ЧСС (при ЧСС понад 150 за 1 хв - ЕІТ, при ЧСС менше 50 за 1 хв - ЕКС);
- при рясному освіту піни - пеногашеііе (інгаляція 33% розчину етилового спирту або внутрішньовенно 5 мл 96% розчину етилового спирту і 15 мл 40% розчину глюкози), у виключних (!) Випадках в трахею вводять 2 мл 96% розчину етилового спирту.
2. При нормальному артеріальному тиску:
- посадити хворого з опущеними нижніми кінцівками;
- нітрогліцерин, таблетки (краще аерозоль) по 0,4-0,5 мг під язик повторно через 3 хв або до 10 мг внутрішньовенно повільно дрібно або внутрішньовенно крапельно в 100 мл ізотонічного розчину натрію хлориду, збільшуючи швидкість введення з 25 мкг / хв до отримання ефекту, контролюючи артеріальний тиск;
- фуросемід (лазикс) 40-80 мг внутрішньовенно;
- діазепам до 10 мг або морфії по 3 мг внутрішньовенно дрібно до ефекту або досягнення загальної дози 10 мг.
3. При артеріальній гіпертепзіі:
- посадити хворого з опущеними нижніми кінцівками;
- нітрогліцерин, таблетки (краще аерозоль) 0,4-0,5 мг під язик одноразово;
- фуросемід (лазикс) 40-80 мг внутрішньовенно;
- нітрогліцерин внутрішньовенно (п. 2) або натрію нітропрус-сид 30 мг в 300 мл 5% розчину глюкози внутрішньовенно крапельно, поступово збільшуючи швидкість вливання препарату з 0,3 мкгДкг X хв) до отримання ефекту, контролюючи артеріальний тиск, або пентамін до 50 мг внутрішньовенно дрібно або крапельно;
- внутрішньовенно до 10 мгдіазепамалібо до 10 мг морфіну (п. 2).
4. При помірній (систолічний тиск 75-90 мм рт. Ст.)
- укласти хворого, піднявши узголів'я;
- добутамін 250 мг в 250 мл ізотонічного розчину натрію хлориду, збільшуючи швидкість вливання з 5 мкгДкг х хв) до стабілізації артеріального тиску мінімально достатньою величиною;
- фуросемід (лазикс) 40 мг внутрішньовенно після стабілізації артеріального тиску.
5. При вираженій артеріальній гіпотензії:
- укласти хворого, піднявши узголів'я;
- допамін 200 мг в 400 мл 5% розчину глюкози внутрішньовенно крапельно, збільшуючи швидкість вливання від 5 мкгДкг х хв) до стабілізації артеріального тиску мінімально достатньою величиною;
- при неможливості стабілізації артеріального тиску - додатково іорадреналін гидротартрат 4 мг в 200 мл 5-10% розчину глюкози, збільшуючи швидкість вливання від 0,5 мкг / хв до стабілізації артеріального тиску мінімально достатньою величиною;
- при підвищенні артеріального тиску, що супроводжується наростаючим набряком легенів, - додатково нітрогліцерин внутрішньовенно капелию (п. 2);
- фуросемід (лазикс) 40 мг внутрішньовенно після стабілізації артеріального тиску.
6. Мониторировать життєво важливі функції (кардіомоні-тор, пульсоксиметр).
7. Госпіталізувати після можливої стабілізації стану.
Основні небезпеки і ускладнення:
- блискавична форма набряку легень;
- обструкція дихальних шляхів піною;
- неможливість стабілізувати АТ;
- наростання набряку легенів при підвищенні ЛД.
Під мінімально достатнім артеріальним Тиском слід розуміти систолічний тиск близько 90 мм рт. ст. за умови, що підвищення артеріального тиску супроводжується клінічними ознаками поліпшення перфузії органів і тканин.
Еуфілін при кардіогенному набряку легенів є допоміжні a * 5iW cpe№Ts # 038; Af в люжег # 038; игь п # 038; кззян ЛРТ / £ ронх # 038; сн $ зме ала виражений- ної брадикардії.
Глюкокортикоїдних гормони використовуються тільки при респіраторному дистрес-синдромі (аспірація, інфекція, гщнкреатіт, вдихання подразнюючих речовин і т. П).
Серцеві глікозиди (строфантин, дігоксин) можуть бути призначені тільки при помірній застійної серцевої недостатності у хворих з тахисистолической формою мерехтіння (тріпотіння) передсердь.
При аортальному стенозі, гіпертрофічній кардіоміопатії, тампонадісерця нітрогліцерин і інші периферичні вазоділатато-ри щодо протипоказані.
Ефективно створення позитивного тиску в кінці видиху.
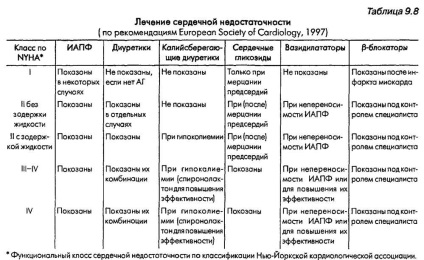
Для профілактики рецидиву набряку легенів у пацієнтів з хронічною серцевою недостатністю корисні інгібітори АПФ.
Версія для друку
• надати хворому піднесене положення, сидячи з опущеними ногами, накладення венозних джгутів на стегна (на 15-20 хв);
• забезпечити вільну прохідність верхніх дихальних шляхів;
• оксигенотерапія 100% киснем;
• зменшення піноутворення: інгаляція киснем, пропущеним через 30% спирт, або з 2-3 мл 10% спиртового розчину антифомсилан протягом 15 хв.
При різко вираженому застої в легенях і нормальному АТ:
Нітрогліцерин під язик 1 / 2-1 табл.
Фуросемід, 1% р-р, в / м або в / в струменево 0,1-0,2 мл / кг
Діазепам, 0,5% р-р, в / м або в / в струменево 0,02-0,05 мл / кг або
Морфін в / м або в / в 0,1 мл / рік життя або
Трімеперідін, 1% р-р.
Преднізолон в / в струменево 2-3 мг / кг.
При наростаючою клініці набряку легенів - диференційована кардиотоническая терапія в залежності від рівня артеріального тиску.
Допамін в / в 3-6 мкг / кг / хв або
Добутамін в / в 2,5-8,0 мкг / кг / хв.
Вводять поляризующую суміш:
Декстроза, 10% р-р, в / в крапельно 5 мл / кг
Калію і магнію аспарагинат в / в крапельно 0,5-1 мл / рік життя
Інсулін розчинний в / в крапельно 1 ОД на 5 г сухої глюкози.
А також вводять дигоксин:
Дигоксин в / в або всередину 0,03 мг / кг протягом 3 діб (1-е добу - 0,015 мг / кг в 3 прийоми, 2-е і 3-е добу - 0,008 мг / кг в 2 прийоми), до досягнення клінічного ефекту, потім підтримуюча доза 0,006 мг / кг / добу в 2 прийоми.
Азаметонія бромід, 5% р-р, в / м: 1-3 мг / кг (дітям до 3 років); 0,5-1 мг / кг (дітям старше 3 років) або
Дроперидол, 0,25% р-р, в / в або в / м 0,1 мл / кг.
При крайньої тяжкості стану:
скачати медичні підручники, лекції
Набряк легенів - накопичення рідини в інтерстиціальній тканині і / або альвеолах легких в результаті транссудації плазми з судин малого кола кровообігу. Набряк легенів підрозділяють на інтерстиціальний і альвеолярний, які потрібно розглядати як дві стадії одного процесу.
• Інтерстиціальний набряк легенів - набряк інтерстиціальної тканини легенів без ви¬хода транссудата в просвіт альвеол. Клінічно проявляється задишкою і кашлем без мокротиння. При прогресуванні процесу виникає альвеоляр¬ний набряк.
• Альвеолярний набряк легенів характерізу¬ется пропотеванием плазми крові в просвіт альвеол. У хворих появляют¬ся кашель з відділенням пінистої мок¬роти, задуха, в легких вислуховуються спочатку сухі, а потім вологі хрипи.
• Кисень, морфін, нітрати в формі аерозолю і фуросемід повинні бути до¬ступнимі на кожній станції неотлож¬ной медичної допомоги.
• Апарат для ШВЛ з підтриманням по¬стоянного позитивного тиску і нітрати для в / в інфузій необхідно мати в кожному лікувальному закладі, відповідальному за надання екстреної кардіологічної допомоги.
• Нітрати - препарати вибору при ле¬ченіі інфаркту міокарда, фуросемід - при збільшенні хронічної серцевої недостатності, а препарати напер¬стянкі і / або радреноблокатори - при ФП.
• Гостра лівошлуночкова недостаточ¬ность (ішемія та інфаркт міокарда, АГ) і ураження клапанів, сопровож¬дающіеся підвищенням тиску в лё¬гочних капілярах, що, в свою оче¬редь, призводить до альвеолярному набряку легень.
• Проникність альвеолярних мембран може збільшуватися під впливом ток¬сінов, а також при пневмонії, аспіра¬ціі, панкреатиті. В результаті возні¬кает респіраторний дістресссіндром дорослих.
• ФП і інші тахіаритмії.
• Виражена задишка, тахіпное, беспо¬койство і сплутаність свідомості.
• Вологі хрипи. Ос¬новним симптомом може бути бронхоспазм ( «серцева астма»).
• Синусова тахікардія, тахіаритмії (брадикардія рідко буває первопрічі¬ной гострої лівошлуночкової недоста¬точності),
• Ціаноз, блідість і проливний піт.
• Характерні зміни, які виявляються при рентгенографії органів грудної клітки: множинні ознаки де¬компенсаціі хронічної серцевої недостатності або, в гострих случа¬ях, тільки симптом «крила кажана» в області коренів легень.
• На ЕКГ можливі ознаки гіпертро¬фіі лівого шлуночка, ішемії і ін¬фаркта міокарда, тахіаритмії.
• Ра02 нижче 8 кПа і / або сатурація кро¬ві киснем менше 90%.
• При ЕхоКГ виявляють зони гіпокіне¬зіі стінок лівого шлуночка.
• Диференціальну діагностику прово¬дят з пневмонією, аспірацією, емболі¬ей, бронхіальною астмою та ХОЗЛ, про¬текающімі як з хронічною серцевою недостатністю, так і без неї.
• Необхідно оптимізувати следую¬щіе параметри.
❖ ЧСС - біль і порушення знімають призначенням морфіну.
❖ Оксигенація - по можливості сле¬дует використовувати апарат для ШВЛ з підтриманням постійного положі¬тельного тиску (необхідно под¬держівать сатурацию на рівні більше 90%).
❖Давленіе наповнення лівого шлуночка (переднавантаження) - ознаки отё¬ка легких на рентгенограмі органів грудної клітини не дозволяють судити про перевантаження рідинами всього орга¬нізма. Ключовий метод діагностики - вимірювання тиску заклинювання легеневої артерії з допомогою катеті-ра Суон-Ганц. ❖ нь крові - оптимальна концентра¬ція становить 120-130 г / л.
• Слід знизити артеріальний тиск (постнавантаження) з ¬ міццю в / в введення нітратів (або нитропруссида).
• Необхідно купірувати ФП шляхом вве¬денія препаратів наперстянки і радреноблокаторов; в критичних сітуа¬ціях проводять кардіоверсію.
• Дихання можна підтримати за допомогою апарату ШВЛ.
• У важких випадках серцевий викид можуть поліпшити допамін ілідобутамін. Їх застосування, однак, небезпечно тим, що вони збільшують навантаження на міокард.
Положення хворого. Найкраще поло¬женіе - сидячи (при відсутності шоку). Седация: морфін 6-8 мг в / в. При необ¬ходімості препарат вводять дополнітель¬но по 4-6 мг з 5мінутнимі інтервала¬мі до загальної дози 16-20 мг. Необхідно стежити за диханням, особливо у пожі¬лих і хворих з ХОЗЛ. Рідкісне поверх¬ностное дихання - ознака передозі¬ровкі. дихання
• Оксигенотерапія через маску в обсязі 8 л / хв.
• При вираженій задишці - аппарат¬ная ШВЛ з підтриманням постійного позитивного тиску.
• Бронхоспазм купіруют повільної інфузії (протягом як мінімум 5 хв) 200 мг теофіліну.
• Під час складання системи для в / в інфузії проводять кілька аерозольних інгаляцій нітратів.
• В / в введення нітратів особливо пока¬зано при набряку легенів, обумовленому інфарктом міокарда: вони зменшують як перед, так і постнавантаження. Інфузію необхідно проводити за допомогою спе¬ціального дозатора.
• Систолічний АТ слід поддержі¬вать на рівні 100 мм рт.ст. і вище.
При більш низькому АТ необхідно про¬весті інфузійну терапію або ввес¬ті допамін (або добутамін).
• Падіння АТ виникає частіше у обезво¬женних хворих. В такому випадку АТ под¬держівают за допомогою швидкої інфузії.
• Первісна доза невелика: 4 краплі розчину в хвилину (або 12 мл / год), содер¬жащего в 100 мл 10 мг речовини. Дозу необхідно регулювати кожні 5-10 хв, підтримуючи систолічний АТ на рівні вище 90 мм рт.ст. У хворих з початково нормальним АТ необхідно знизити тиск приблизно на 20 мм рт.ст.
• При неможливості в / в інфузії необ¬ходімо призначати повторні аерозоль¬ние інгаляції.
• Показані особливо в разі гострого погіршення перебігу хронічної сердеч¬ной недостатності, найчастіше вслед¬ствіе перевантаження рідиною. Лікування діуретиками безпечно, якщо у больно¬го досить високий артеріальний тиск.
• Фуросемід 20 мг в / в. При необходімос¬ті можна повторити до загальної дози 60 мг.
• Симптоматичне поліпшення у боль¬них з гострим набряком легенів настає швидко. Однак клінічні або рент¬генологіческіе ознаки набряку легенів не мають на увазі перевантаження жідко¬стью всього організму. Подальше вве¬деніе надмірних доз діуретиків може призвести до гіповолемії, тахікардії і падінню серцевого викиду.
Препарати наперстянки і радрено¬блокатори
• Показані хворим з тахисистолической ФП, а також з будь-якою формою суправентрикулярної тахікардії.
• Дози: дігоксин 0,25 мг в / в з последую¬щімі введеннями по 0,125 мг (з інтер¬валамі в 1 ч) до загальної кількості 0,75 мг (якщо раніше хворий не отримував препарати наперстянки).
• 'Ефект препаратів наперстянки роз * ється повільно. Для досягнення бис¬трого ефекту додатково назнача¬ет радреноблокатори: метопролол 5 мг «Ц 5 мг + 5 мг з 10мінутнимі інтерва¬ламі. Альтернативний препарат - есмолол - володіє ультракоротким пе¬ріодом напіввиведення. Допамін і добутамін
• Можуть бути використані в важких випадках у хворих з артеріальною гіпотензією.
• Первісна доза допаміну випадках становить: 4 мкг / кг / хв (6 крапель в хвилину для дорослої людини з масою тіла 70 кг). При необхідності дозу можна уве¬лічіть до 15 крапель в хвилину.
• Не слід забувати про недоліки прі¬мененія допаміну: він збільшує на¬грузку на міокард.
• Після надання першої допомоги боль¬ного переводять в кардіологічне от¬деленіе. Це особливо важливо при отсут¬ствіі точного діагнозу.
• Завжди слід прагнути до етіотропної терапії: наприклад виполне¬нію коронарного шунтування або операції на клапанах серця.
• Проведення ЕхоКГ показано при будь-якому набряку легенів невідомої етіології.