При розвитку термінальних станів своєчасне і правильне проведення первинної серцево-легеневої реанімації дозволяє в частині випадків врятувати життя дітей і повернути постраждалих до нормальної життєдіяльності. Оволодіння елементами екстреної діагностики термінальних станів, тверде знання методики первинної серцево-легеневої реанімації, гранично чітке, «автоматичне» виконання всіх маніпуляцій в потрібному ритмі і суворій послідовності є неодмінною умовою успіху.
Основні ознаки клінічної смерті:
відсутність дихання, серцебиття і свідомості;
зникненняпульсу на сонній та інших артеріях;
блідий або сіро-землистий колір шкіри;
зіниці широкі, без реакції їх на світло.
Невідкладні заходи при клінічній смерті:
пожвавлення дитини з ознаками зупинки кровообігу і дихання треба починати негайно, з перших секунд констатації цього стану, гранично швидко і енергійно, в суворій послідовності, не втрачаючи часу на з'ясування причин його настання, аускультацію та вимірювання артеріального тиску;
зафіксувати час настання клінічної смерті і момент початку реанімаційних заходів;
подати сигнал тривоги, викликати помічників і реанімаційну бригаду;
по можливості з'ясувати, скільки хвилин пройшло з передбачуваного моменту розвитку клінічної смерті.
Якщо точно відомо, що цей термін більше 10 хв. або у потерпілого відзначаються ранні ознаки біологічної смерті (симптоми «котячого ока» - після натискання на очне яблуко зіниця приймає і зберігає веретенообразную горизонтальну форму і «тане крижинки» - помутніння зіниці), то необхідність проведення серцево-легеневої реанімації сумнівна.
Реанімація буде ефективна тільки тоді, коли вона правильно організована і заходи, що підтримують життя, виконуються в класичній послідовності. Основні положення первинної серцево-легеневої реанімації запропоновані американською асоціацією кардіологів у вигляді «Правил АВС» по Р. Safar:
Перший крок A (Airways) - відновлення прохідності дихальних шляхів.
Другий крок В (Breath) - відновлення дихання.
Третій крок С (Circulation) - відновлення кровообігу.
Послідовність реанімаційних заходів:
A (Airways) - відновлення прохідності дихальних шляхів:
1. Укласти хворого на спину на тверду поверхню (стіл, підлогу, асфальт).
2. Очистити механічно ротову порожнину і глотку від слизу і блювотних мас.
3. Злегка закинути голову, випрямляючи дихальні шляхи (протипоказано при підозрі на травму шийного відділу), під шию покласти м'який валик, зроблений з рушника або простирадла.
Перелом шийних хребців повинен бути запідозрений у пацієнтів з травмою голови чи іншими ушкодженнями вище ключиць, що супроводжуються втратою свідомості, або у хворих, хребет яких зазнав несподіваним перевантажень, пов'язаних з пірнанням, падінням або автомобільної катастрофою.
4. Висунути нижню щелепу вперед і вгору (підборіддя повинен займати саме високе становище), що попереджає прилягання мови до задньої стінки глотки і полегшує доступ повітря.
Почати ШВЛ експіраторний методами «з рота в рот» - у дітей старше 1 року, «з рота в ніс» - у дітей до 1 року (рис. 1).
Методика ШВЛ. При диханні «з рота в рот і ніс» необхідно лівою рукою, покладеної під шию хворого, підтягнути його голову і потім після попереднього глибокого вдиху щільно обхопити губами ніс і рот дитини (НЕ затискаючи його) і з деяким зусиллям вдувати повітря (початкову частину свого дихального обсягу) (рис. 1). У гігієнічних цілях попередньо особа хворого (рот, ніс) можна покрити марлевою серветкою або носовою хусткою. Як тільки грудна клітка піднімається, вдування повітря припиняють. Після цього відвести рот від імені дитини, давши йому можливість пасивно видихнути. Співвідношення тривалості вдиху і видиху 1: 2. Процедуру повторюють з частотою, рівній вікової частоті дихання реанімованого: у дітей перших років життя - 20 в 1 хв, у підлітків - 15 в 1 хв
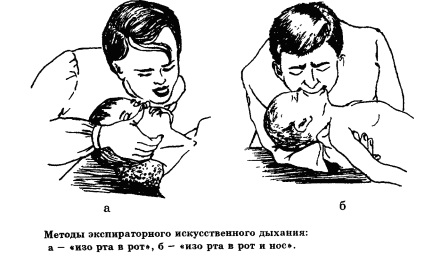
При диханні «з рота в рот» реаніматор охоплює губами рот хворого, а його ніс затискає правою рукою. В іншому техніка виконання та сама (рис. 1). При обох способах є небезпека часткового потрапляння вдихається в шлунок, його роздуття, регургітації шлункового вмісту в ротоглотку і аспірації.
Введення 8-образного воздуховода або прилеглої ротоносовой маски істотно полегшує проведення ШВЛ. До них підключають ручні дихальні апарати (мішок Ambu). При використанні ручних дихальних апаратів реаніматор лівою рукою щільно притискає маску: носову частину великим, а підборіддя - вказівним пальцями, одночасно (іншими пальцями) підтягуючи підборіддя хворого догори і вкінці, чим досягається закриття рота під маскою. Правою рукою здавлюється мішок до появи екскурсії грудної клітини. Це служить сигналом необхідності припинення тиску для забезпечення видиху.
С (Circulation) - відновлення кровообігу:
Після того, як проведені перші 3 - 4 инсуффляции повітря, при відсутності пульсу на сонній або стегновій артерії, реаніматор поряд з продовженням ШВЛ повинен приступити до непрямого масажу серця.
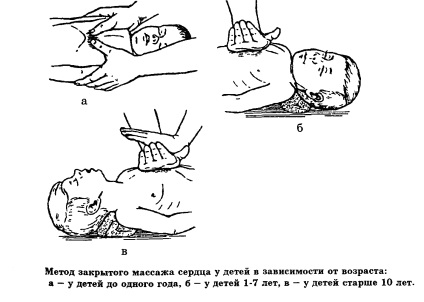
Методика непрямого масажу серця (рис. 2, таблиця 1). Хворий лежить на спині, на твердій поверхні. Реанімує, вибравши відповідне віку дитини положення рук, проводить ритмічні натискання з вікової частотою на грудну клітку, співставляючи силу натиску з пружністю грудної клітини. Масаж серця проводиться до повного відновлення серцевого ритму, пульсу на периферичних артеріях.
Методика проведення непрямого масажу серця у дітей
Ускладнення непрямого масажу серця: при надмірному тиску на грудину і ребра можуть бути їх переломи і пневмоторакс, а при сильному натисканні над мечовиднимвідростком можливий розрив печінки; необхідно пам'ятати також і про небезпеку регургітації шлункового вмісту.
У тих випадках, коли ШВЛ роблять в поєднанні з непрямим масажем серця, рекомендується робити одне вдування через кожні 4-5 стиснень грудної клітки. Стан дитини повторно оцінюється через 1 хв після початку реанімації і потім кожні 2-3 хв.
Критерії ефективності ШВЛ і непрямого масажу серця:
- звуження зіниць і поява їх реакції на світло (це говорить про надходження оксигенированной крові в мозок хворого);
- поява пульсу на сонних артеріях (перевіряється в проміжках між компресіями грудної клітини - в момент компресії на сонної артерії відчувається хвиля масажу, яка вказує, що масаж проводиться правильно);
- відновлення самостійного дихання і серцевих скорочень;
- поява пульсу на променевої артерії і підвищення артеріального тиску до 60 - 70 мм рт. ст .;
- зменшення ступеня ціанозу шкіри і слизових.
Подальші заходи щодо підтримання життя:
1. Якщо серцебиття не відновлюється, не припиняючи проведення ШВЛ і непрямого масажу серця, забезпечити доступ до периферичної вені і ввести в / в:
- 0,1% р-р адреналіну гідротартрат 0,01 мл / кг (0,01 мг / кг);
- 0,1% р-р атропіну сульфату 0,01-0,02 мл / кг (0,01-0,02 мг / кг). Атропін при реанімації у дітей застосовується в розведенні: 1 мл 0,1% розчину на 9 мл ізотонічного розчину натрію хлориду (виходить в 1 мл розчину 0,1 мг препарату). Адреналін також застосовується в розведенні 1: 10000 на 9 мл ізотонічного розчину натрію хлориду (в 1 мл розчину буде 0,1 мг препарату). Можливе застосування збільшених в 2 рази доз адреналіну.
При необхідності повторне в / в введення вищевказаних препаратів через 5 хв.
- 4% розчин натрію бікарбонату 2 мл / кг (1 ммоль / кг). Введення бікарбонату натрію показано тільки в умовах затяжного серцево-легеневої реанімації (більше 15 хв.) Або якщо відомо, що зупинка кровообігу сталася на тлі метаболічного ацидозу; введення 10% розчину кальцію глюконату в дозі 0,2 мл / кг (20 мг / кг) показано тільки при наявності гіперкаліємії, гіпокальціємії і при передозуванні антагоністів кальцію.
2. Оксигенотерапія 100% киснем через лицьову маску або носовий катетер.
3. При фібриляції шлуночків показана дефибрилляция (електрична і медикаментозна).
Якщо ознаки відновлення кровообігу є, але відсутня самостійна серцева діяльність, непрямий масаж серця проводять до відновлення ефективного кровотоку або до стійкого зникнення ознак життя з розвитком симптомів мозкової смерті.
Відсутність ознак відновлення серцевої діяльності на тлі заходів, що проводяться протягом 30 - 40 хв. є показанням до припинення реанімації.
САМОСТІЙНА РОБОТА СТУДЕНТІВ:
Студент самостійно виконує прийоми надання невідкладної медичної допомоги на тренажері «Елтек-малюк».
СПИСОК ЛІТЕРАТУРИ ДЛЯ САМОСТІЙНОЇ ПІДГОТОВКИ:
Програмне забезпечення та Інтернет-ресурси:
1.Електронний ресурс: режим доступу: // www.Consilium-medicum.com.
каталог медичних ресурсів INTERNET
5.Профессіонально-орієнтований сайт: http: //www.Medpsy.ru
Знання студентом основних положень теми заняття:
Приклади тестів вихідного рівня:
1.При якому ступені тяжкості стенозу гортані показана екстрена трахеотомія?
а. При 1 ступеня.
б. При 2 ступеня.
в. При 3 ступеня.
м При 3 і 4 ступеня.
* Д. При 4 ступеня.
2. Що є першою дією при ургентної терапії анафілактичного шоку?
* А. Припинення доступу алергену.
б. Обколювання місця введення алергену розчином адреналіну.
в. Введення кортикостероїдів.
м Накладення джгута вище місця введення алергену.
д. Накладення джгута нижче місця введення алергену.
3. Який з критеріїв першим вкаже Вам, що проводиться непрямий масаж серця є ефективним?
в.Появленіе переривчастого дихання.
4. Яка зміна на ЕКГ є загрозливим по синдрому раптової смерті у дітей?
* А. Подовження інтервалу Q - T.
б. Скорочення інтервалу Q - T.
в. Подовження інтервалу Р - Q.
м Скорочення інтервалу Р - Q.
д. Деформація комплексу QRS.
Питання і типові завдання заключного рівня:
Виклик бригади «Швидкої допомоги» на будинок до хлопчика 3-х років.
Температура 36,8 ° С, число подихів - 40 в 1 хвилину, число серцевих скорочень - 60 за 1 хвилину, артеріальний тиск - 70/20 мм рт. ст.
Скарги батьків на загальмованість і неадекватна поведінка дитини.
Анамнез хвороби: імовірно за 60 хвилин до прибуття машини «Швидкої допомоги» хлопчик з'їв невідома кількість таблеток, що зберігалися у бабусі, яка страждає на гіпертонічну хворобу і приймає для лікування ніфедипін і резерпін.
Об'єктивні дані: Стан важкий. Сомналентность. Оцінка за шкалою Глазго 10 балів. Шкірні покриви, особливо грудей і особи, а також склери - гіперемійовані. Зіниці звужені. Періодично відзначаються судоми з переважанням клонічного компонента. Носове дихання утруднене. Дихання поверхневе. Пульс слабкого наповнення і напруги. Аускультативно на фоні пуерільное дихання вислуховується невелика кількість хрипів проводового характеру. Тони серця глухі. Живіт м'який. Печінка виступає на 1 см з-під краю реберної дуги по середньо-ключичній лінії. Селезінка не пальпується. Чи не мочився останні 2 години.
а) Поставити діагноз.
б) Надати догоспитальную невідкладну допомогу і визначити умови транспортування.
в) Охарактеризувати фармакологічна дія нефедіпіна і резерпіну.
г) Дати визначення шкали Глазго. Для чого вона застосовується?
д) Вказати, через який час можливий розвиток гострої ниркової недостатності, і описати механізм її виникнення.
е) Визначити можливість проведення форсованого діурезу для видалення всмоктався отрути на догоспітальному етапі.
ж) Перерахувати можливі наслідки отруєння для життя і здоров'я дитини. Яка кількість таблеток цих препаратів потенційно смертельно в даному віці?
а) Гостре екзогенне отруєння таблетками резерпина і нефедіпіна середнього ступеня тяжкості. Гостра судинна недостатність. Судомний синдром.
Ви лікар літнього оздоровчого табору.
Протягом останнього тижня стояла спекотна суха погода, з температурою повітря в денні години 29-30С в тіні. У другій половині дня до вас привели дитину 10 років, який скаржився на млявість, нудоту, зниження гостроти зору. При огляді Ви звернули увагу на почервоніння обличчя, підвищення температури тіла до 37,8С, почастішання дихання, тахікардію. З анамнезу відомо, що дитина більше 2-х годин до обіду грав в «пляжний волейбол». Ваші дії?
Можливо це ранні ознаки сонячного удару: млявість, нудота, зниження гостроти зору, почервоніння обличчя, підвищення температури тіла, почастішання дихання, тахікардія. Надалі може відзначатися втрата свідомості, марення, галюцинації, зміна тахікардії брадикардією. При відсутності допомоги можлива смерть дитини при явищах зупинки серця і дихання
1. Перемістити дитини в прохолодне приміщення; укласти в горизонтальне положення, голову покрити пелюшкою, змоченою холодною водою.
2. При початкових проявах теплового удару і збереженій свідомості дати багато пити глюкозо - сольового розчину (по 1/2 чайної ложки натрію хлориду і натрію бікарбонату, 2 ст. Ложки цукру на 1 л води) не менше обсягу вікової добової потреби в воді.
3. При розгорнутій клініці теплового удару:
- проводити фізичне охолодження холодною водою з постійним розтиранням шкірних покривів (припинити при зниженні tтела нижче 38,5 ° С);
- забезпечити доступ до вени і почати в / в введення розчину Рінгера або «Трисоль» в дозі 20 мл / кг годину;
- при судорожному синдромі ввести 0,5% розчин седуксену 0,05-0,1 мл / кг (0,3-0,5 мг / кг) в / м;
- при прогресуванні розладів дихання і кровообігу показано проведення інтубації трахеї і переведення на ШВЛ.
Госпіталізація дітей з тепловим або сонячним ударом в реанімаційне відділення після надання першої допомоги. Дітям з початковими проявами без втрати свідомості госпіталізація показана при поєднанні перегрівання з діареєю і Соледефіцітний зневодненням, а також при негативній динаміці клінічних проявів при спостереженні за дитиною протягом 1 години.
Лікаря дитячого оздоровчого табору викликали випадкові перехожі, які побачили потопаючого дитини в озері поруч з табором. При огляді на березі озера лежить дитина, можливий вік 9-10 років, без свідомості, в мокрому одязі. Шкірні покриви бліді, холодні на дотик, відзначається цианотичность губ, з рота і носа витікає вода. Гіпорефлексія. У легенях дихання ослаблене, западання поступливих місць грудної клітки і грудини на вдиху, ЧДД - 30 в 1хв. Тони серця приглушені, ЧСС - 90 уд / хв, пульс слабкого наповнення і напруження, ритмічний. АТ - 80/40 мм рт.ст. Живіт м'який, безболісний.
2.Ваш дії на місці огляду (перша мед.помощь).
3.Ваші дії в мед.пункт оздоровчого табору (допомога на догоспітальному етапі).
2.На місці: -очистити ротову порожнину, -перегнуть потерпілого через стегно, ударами долоні між лопатками видалити воду.
3.В мед.пункт: -раздеть дитини, розтерти спиртом, укутати в ковдру, -інгаляціі 60% киснем, -ввесті зонд в шлунок, -ввесті в м'язи дна порожнини рота вікову дозу атропіну, -поліглюкін 10мл / кг в / в; преднізолон 2-4 мг / кг.
4.Подлежіт екстреної госпіталізації в реанімаційне відділення найближчої лікарні.