В. 3. Москаленко, Г. А. Сапов, С. В. Веселий, А. С. Меліхов, А. А. Лосицький
Кафедра дитячої хірургії, анестезіології та реаніматології з курсом неонатології
(Зав. Проф. В. 3. Москаленко) Донецького медичного університету
Були вивчені і зіставлені результати лікування 12 новонароджених дітей, які перебували на стаціонарному лікуванні з приводу вродженої помилкової лівосторонньої діафрагмальної грижі з грижового воротами великих розмірів. У всіх хворих відзначені асфіксичний обмеження і гіпоплазія лівого легкого, виражена в більшій чи меншій мірі. Хворі були розділені на дві зіставні групи. У 1-у групу ввійшло 6 дітей, оперованих за стандартними методиками. До 2-ї групи увійшло 6 дітей, оперативне лікування яких включало модифіковану пластику діафрагми місцевими тканинами. У 1-й групі у 2 новонароджених розвинулися неспроможність ушитой діафрагми і рецидив помилкової діафрагмальної грижі, загальна летальність склала 83,3%.
У 2-й групі неспроможності ушитой діафрагми і вираженої деформації лівої половини грудної стінки не відзначено, загальна летальність склала 33,3%. Зроблено висновок про раціональність застосування запропонованого оперативного посібники у хворих з вродженою помилкової діафрагмальної грижею з вираженою гіпоплазією діафрагми.
Вроджені діафрагмальні грижі є важке страждання, яке в 3% випадків є причиною неонатальної смерті. Популяційна частота вроджених діафрагмальних гриж становить 1 випадок на 2300 народжень, причому це захворювання в 40% спостережень поєднується з вадами інших органів, особливо часто з вадами ЦНС і екстралобарнимі секвестрами легких і нерідко входить до складу хромосомних і генних синдромів. Найбільш часто (60 - 80% всіх гриж діафрагми) зустрічаються лівобічні помилкові грижі власне діафрагми [4, 8]. Розміри дефекту коливаються від щелевидная до аплазії купола діафрагми, причому на стороні поразки завжди відзначається гіпоплазія або аплазія легенів. Вроджені хибні діафрагмальні грижі практично завжди супроводжуються явищами асфиксического обмеження, що вимагає екстреного хірургічного лікування. Метою нашого дослідження була оптимізація хірургічного методу лікування вроджених помилкових діафрагмальних гриж у дітей з вираженою гіпоплазією діафрагми.
матеріали та методи
Загальна характеристика поєднаних вад розвитку представлена в табл. 1.
Загальна характеристика поєднаних вад розвитку у хворих з вродженою помилкової діафрагмальної грижею
П р и м і т а н і е. У таблиці наведено абсолютна кількість вад розвитку і каліцтв; у ряду пацієнтів спостерігалося ублірованіе або множинне прояв пороків.
Передопераційна підготовка включала декомпресію шлунка, короткочасну інфузійну терапію, зігрівання, інсуфляцію увлажненного і збагаченого киснем повітря. Власне оперативне лікування включало пластику лівого купола діафрагми місцевими тканинами (3 дітей), пластику лівого купола діафрагми місцевими тканинами з підшиванням країв діафрагми до окістя 7-8 ребра (2 дітей), аутопластику м'язово-апоневротическим клаптем на ніжці (1 дитина). В післяопераційному періоді проводили штучну вентиляцію легенів, посиндромную інфузійну, антибактеріальну, ферментотерапію.
Протягом 1-х діб післяопераційного періоду проводилася примусова вентиляція (ППВ) в режимі IMV (примусова переміжна вентиляція) з встановленням параметрів штучної вентиляції легенів (РIР, PEEP, i: Е, швидкість газового потоку відповідала 2 л / хв кг). У переважної більшості пацієнтів через добу ППВ замінювалося постійним примусовим диханням (PEEP) через інтубаційну трубку з тиском на видиху 4 - 6 см вод. ст. з концентрацією О2 (FiО 2) 40 - 50%. Якщо протягом 12 - 24 год стан не погіршувався, діти переводилися на дихання через назальні канюлі (P 5 см вод. Ст.). Надалі поступово зменшували тиск в дихальних шляхах. на 2 см вод. ст. кожні 8 - 12 год. і переводили на зволожену оксигенації 30 - 40% О 2, через маску. З метою профілактики септичних ускладнень все хворі отримали 1 - 2 курсу антибактеріальної терапії (іміпенемом, цефалоспорини, аміноглікозиди).
Результати та обговорення
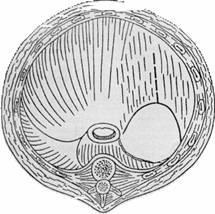
Результати оперативного лікування дітей з помилковими вродженим діафрагмальними грижами
Неспроможність ушитой діафрагми
Неспроможність ушитой діафрагми
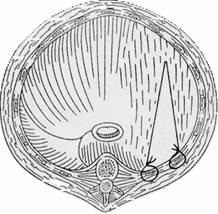
Відомо значна кількість способів пластики діафрагми, що застосовуються у хворих з 36 вродженими помилковими діафрагмальними грижами. Принципово існуючі методи пластики діафрагми можна розділити на 5 груп: 1) прості аутопластических методи; 2) аутопластика м'язовим або м'язово-апоневротическим клаптем на ніжці; 3) тампонада довколишніх органом; 4) вільна ауто- і гомопластика; 5) пластика синтетичними матеріалами [3, 5, 8]. Аутопластику м'язовим або м'язово-апоневротическим клаптем на ніжці, а також вільної фасцією і аутокожей в даний час майже не застосовують. Причина цього складність, велика травматичність і ненадійність цих методів. Те ж відноситься до тампонаді дефекту купола діафрагми прилеглими органами черевної та грудної порожнини [2]. Найбільшого поширення набули синтетичні матеріали, однак при їх застосуванні виявилися суттєві негативні моменти. Перш за все ці матеріали дратують плевру і призводять до розвитку ексудативного плевриту. Іншим запереченням проти використання розсмоктуються синтетичних матеріалів є те, що їх застосування у дітей перешкоджає в подальшому нормальному росту і розвитку діафрагми. Ці зауваження, хоча і в меншій мірі, відносяться також і до алло - і ксенопластику твердої мозкової оболонки [5, 7].
В даний час провідну роль відіграють прості аутопластических методи [5, 6]. Однак зустрічаються ситуації, коли прості пластичні методи або зовсім непридатні, або вкрай ненадійні. В основному це стосується випадків великого дефекту в зоні щілини Богдалека зліва і відповідно вираженою гіпоплазії діафрагми. У таких випадках відсутня поперекова частина діафрагми, нижній край гипоплазирована діафрагми представлений напруженою "хордою". У цій ситуації ушивання грижових воріт призводить до вираженого натягу лінії швів, що в свою чергу загрожує прорізуванням швів в післяопераційному періоді і рецидивом помилкової діафрагмальної грижі. Запропонована Лай Піньо-яо [1] пластика діафрагми місцевими тканинами з підшиванням країв діафрагми до окістя 7-8 ребра більшою мірою охороняє лінію швів від прорізування в ранньому післяопераційному періоді, однак завжди супроводжується вираженою деформацією лівої половини грудної стінки, яка ускладнює екскурсію грудної клітини і є стійким косметичним дефектом.
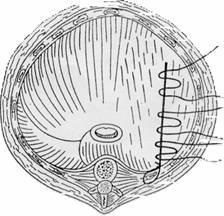
Запропонований нами спосіб пластики діафрагми має ряд переваг перед з описаними.
Після розтину в сагітальній напрямку гипоплазирована купола діафрагми разом з нижнім краєм (напруженою "хордою"), формуються 2 рухливіших трикутних клаптя, що дозволяє зменшити натяг лінії швів між ними і ймовірність їх неспроможності. Крім того, фіксація країв діафрагми до 7 або 8 ребру дозволяє надати "жорсткість" підстав сформованих трикутних клаптів, а це сприяє більш інтимного старанності країв діафрагми до поперечної фасції і заочеревинної клітковині і перешкоджає прорізування швів між ними. Накладення подвійних П-подібних швів сприяє кращій адаптації країв діафрагми і зменшує навантаження на лінію швів. Застосування описаної методики дозволило уникнути рецидиву захворювання і зменшити загальну летальність на 50,0% у хворих з вродженою помилкової діафрагмальної грижею з вираженою гіпоплазією діафрагми.
1. Результати лікування дітей з помилковими вродженими діафрагмальними грижами залежать від розмірів дефекту та вираженості гіпоплазії діафрагми, наявності поєднаних вад розвитку і каліцтв, а також від оперативної тактики.
2. Дітям з уродженою удаваної діафрагмальної грижею з вираженою гіпоплазією діафрагми оперативне лікування раціонально проводити за запропонованою нами методикою.
3. Оптимізація хірургічного лікування вродженої помилкової діафрагмальної грижі хворих розмірів у новонароджених дозволила уникнути рецидиву захворювання і зменшити загальну летальність на 50,0%.
1. Баїра Г.А. "Невідкладна хірургія новонароджених." Л. 1 963.
2. Завгородній Л.Г. Кущ Н.Л. Грін А.Г. "Клінічна хірургія" .1978. №9. С. 36 38.
3. Літтманн І. "Черевна хірургія": Пер. з венгер. Будапешт, 1970. С. 121 133.
6. Тошовськи В. "Гострі процеси в черевній порожнині у дітей": Пер. з чеськ. Прага, 1987.
7. Stolf N. А. Zerbini E., J // Rev. Paul. Med. 1974. Vol. 83, N 1. P. 34 36.
8. Symbas P. N. Hatcher. R. Waldo W. // АNN. Surg. 1977. Vol. 24, N 2. P. 113 119.