Спосіб імплантації донорської підшлункової залози залежить перш за все від виду трансплантата (сегмент підшлункової залози від живого чи трупного донора, ціла трупна підшлункова залоза).
Хірургічний доступ у реципієнта - серединна лапаротомія або внебрюшінние розрізи в нижніх квадрантах живота праворуч або ліворуч, як при трансплантації нирки. Доступ залежить в основному від обраної тактики венозного дренування трансплантата і дренування панкреатичного протоки.
Реконструкцію венозного відтоку донорської підшлункової залози виконують двома основними способами - портальних і системним.
При використанні системного венозного відтоку трансплантат підшлункової залози (цілий трупний орган, дистальний фрагмент трупної підшлункової залози або дистальний фрагмент залози живого родинного донора) імплантують в праву клубову область після максимальної мобілізації клубових судин. При одночасній пересадці нирки її зазвичай імплантують в ліву клубову область. Застосування правих клубових судин для імплантації підшлункової залози, з технічної точки зору, зручніше, так як вони розташовані поверхнево. Проксимальний кінець трансплантата спрямований до сечового міхура. Першим накладають широкий (10-15 мм) венозний анастомоз між ворітної (або селезінкової) веною трансплантата і клубової (загальною або зовнішньої) веною реципієнта. Для створення адекватного венозного відтоку гирлі ворітної вени цілого трупного трансплантата або селезінкової вени фрагментарного трансплантата розширюють поздовжнім розрізом її зовнішньої стінки. Отвір в клубової вени реципієнта формують поздовжнім видаленням фрагмента її стінки. Отримані отвори зшивають безперервним Атравматичний швом (Prolen 5 / 0-6 / 0).
Артеріальну реконструкцію трансплантата трупної підшлункової залози починають на окремому операційному столі. Найбільш часто використовують Y-образна вставка донорської клубової артерії для об'єднання в єдиний кровоносну басейн верхнебрижеечной і селезінкової артерій трансплантата (рис. 69-10).
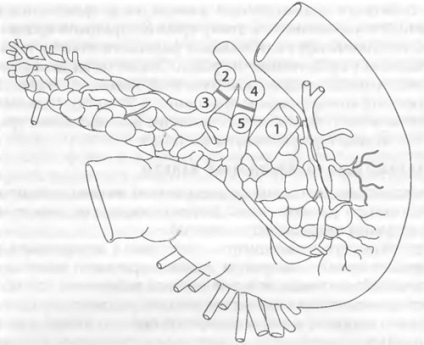
Мал. 69-10. Попередня артеріальна реконструкція трансплантата трупної підшлункової залози Y-образної вставкою з донорської клубової артерії (вид з дорсальній поверхні): 1 - воротная вена; 2 - внутрішня клубова артерія; 3 - латеральна гілка Y-образної вставки; 4 - зовнішня клубова артерія, медійна галузь Y-образної вставки; 5 - селезінкова артерія трансплантата.
Артеріальну реваскуляризацію трансплантата при системної венозної реконструкції виконують з правої зовнішньої або загальної клубової артерією. При імплантації сегмента підшлункової залози селезінкова артерію трансплантата анастомозируют з будь-якої з клубовихартерій реципієнта, найчастіше «кінець-в-кінець» з пересіченій внутрішньої клубової артерією.
Після закінчення судинної реконструкції виконують реперфузію трансплантата, тобто включення його в кровотік. Для цього відновлюють кровотік по клубової вени, а потім знімають затискач з клубової артерії. Реперфузія супроводжується початком надходження панкреатичного соку з вірсунгова протоки донорського органу і поступовим зниженням рівня глікемії.
Екзокринної функції донорської підшлункової залози залежить від виду трансплантата і конкретних анатомічних умов імплантації. Найбільш поширена панкреатікоцістостомія, що дозволяє здійснювати моніторування рівня амілази сечі як маркера функції трансплантата. Оскільки цілу трупний підшлункову залозу імплантують разом з донорським фрагментом дванадцятипалої кишки, проксимальний і дистальний кінці якого заглушені, анастомоз накладають між цим фрагментом і сечовим міхуром реципієнта (рис. 69-11).
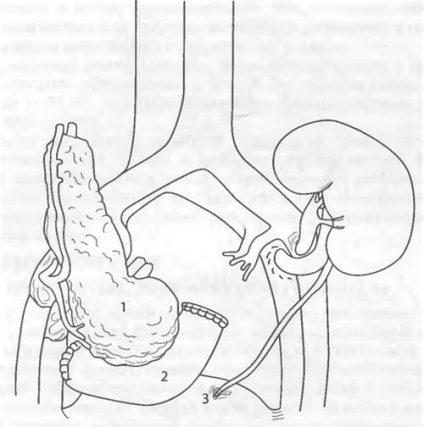
Мал. 69-11. Одномоментна трансплантація підшлункової залози і нирки від померлого донора (реконструкція екзокринної секреції підшлункової залози із застосуванням панкреатікодуоденоцістостоміі): 1 - трансплантована підшлункова залоза; 2 - донорський фрагмент дванадцятипалої кишки; 3 - сечовий міхур.
При використанні дистальних фрагментів підшлункової залози накладають панкреатіко- або панкреатоцістоанастомоз. Перед накладенням такого анастомозу необхідно добитися повної зупинки кровотечі з поверхні рани трансплантата, яке виникає після реперфузії. Гемостаз поверхні рани краще виробляти, накладаючи окремі шви (PDS 6/0) в області гирл кровоточивих судин і не використовувати електрокоагуляцію. Накладаючи гемостатические шви, необхідно постійно контролювати гирлі панкреатичного протоку, щоб не стенозірованних його чи не вшити наглухо. У будь-якому випадку перед накладенням анастомозу доцільно канюліровать вірсунгов протока коротким (7-10 мм) відрізком тонкої дренажної трубки для профілактики стенозу його гирла в разі набряку трансплантата в післяопераційному періоді. Дренажну трубку зазвичай фіксують до стінки вірсунгова протоки тонкої розсмоктується ниткою типу PDS 6/0.
Для накладення панкреатікоцістоанастомоза стінку сечового міхура розсікають до слизової оболонки, невеликий отвір в якій зшивають зі стінками панкреатичного протока окремими швами PDS 5 / 0-6 / 0. Другий ряд швів накладають між м'язової оболонкою сечового міхура і краями поверхні рани трансплантата (PDS 3 / 0-4 / 0). Для формування панкреатоцістоанастомоза досить накладення одного ряду окремих швів, захоплюючих слизову і м'язову оболонки стінки сечового міхура і краю поверхні рани трансплантата (PDS 3 / 0-4 / 0).
При тривалому спостереженні реципієнтів після трансплантації підшлункової залози відзначені випадки розвитку циститу в результаті впливу амілази панкреатичного соку на слизову оболонку сечового міхура. У таких випадках анастомоз підшлункової залози з сечовим міхуром роз'єднують і накладають панкреатіках (або панкреато) -еюноанастомоз з виключеною по Ру петлею тонкої кишки.
У міру вдосконалення протоколів імуносупресії і зменшення частоти хірургічних ускладнень ентеральний екзокринний дренаж отримав більш широке поширення в якості первинного варіанту операції.
При портальному венозному дренировании трансплантат підшлункової залози розташовують в черевній порожнині. При цьому артерію трансплантата після Y-образної реконструкції анастомозируют з будь-яким доступним великим посудиною (аорта, верхня брижова артерія, загальна клубова артерія), тоді як воротную або селезінкової вену трансплантата зазвичай анастомозируют з верхньої брижової веною реципієнта (рис. 69-13).
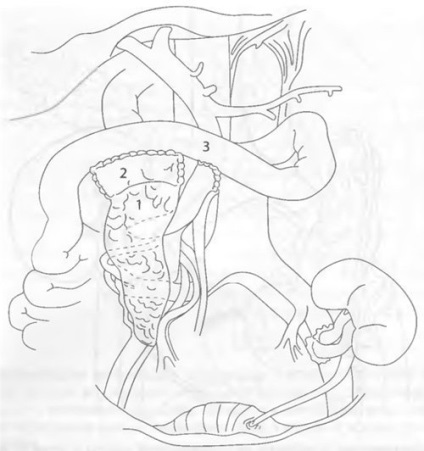
Мал. 69-13. Одномоментна трансплантація підшлункової залози і нирки від померлого донора. Реконструкція екзокринної секреції підшлункової залози із застосуванням дуоденоеюностоміі: 1 - трансплантована підшлункова залоза; 2 - донорський фрагмент дванадцятипалої кишки; 3 - худа кишка реципієнта.
Розташування трансплантата підшлункової залози в черевній порожнині не виключає формування системного венозного відтоку. У таких випадках венозну судину трансплантата анастомозируют з нижньої порожнистої веною або загальної клубової веною реципієнта. При розташуванні трансплантата в черевній порожнині частіше використовують ентеральний дренаж панкреатичного соку (див. Рис. 69-13), проте в класичному варіанті при використанні трансплантата трупної підшлункової залози в комплексі з фрагментом дванадцятипалої кишки накладають дуоденоцістоанастомоз.