Бронхіальна астма - це хронічне захворювання респіраторної системи інфекційно-алергічної природи, яке проявляється в обструктивних порушеннях просвіту бронхів (тобто, простіше кажучи - в звуженні просвіту дихальних шляхів) і беруть участь в цьому процесі багато клітинні елементи самої різної природи, викидаючи велику кількість всіляких медіаторів - біологічно активних речовин, які і є першопричиною всіх цих явищ і, як наслідок, нападів ядухи. Хронічне легеневе серце - патологічний стан, що характеризується рядом змін з боку самого серця і судин (найосновніші - це гіпертрофія правого шлуночка і зміни судин). Обумовлено це все, головним чином, гіпертензією малого кола кровообігу. Також, через деякий час, розвивається артеріальна гіпертензія вторинного характеру (тобто, підвищення тиску, причина якого достовірно відома). Питання щодо тиску при бронхіальній астмі, причин його виникнення і наслідки цього явища є актуальним був завжди.
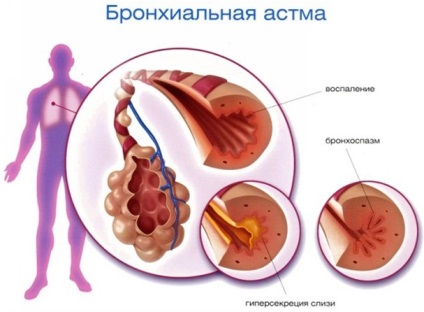
патогенетичні механізми
Відносно того, взаємопов'язані ці два захворювання між собою - існує дві діаметрально протилежні точки поглядів. Одна група заслужених академіків і професорів дотримується думки, що одне на інше взагалі ніяк і ніколи не впливало, і впливати не буде, інша група не менш поважних людей, дотримується тієї точки зору, що в обов'язковому порядку бронхіальна астма є основним причинним фактором розвитку хронічного легеневого серця, а як наслідок - вторинної артеріальної гіпертензії. Тобто, відповідно до цієї теорії - все астматики в майбутньому гіпертоніки.
Що найцікавіше, чисто статистичні дані підтверджують теорію тих вчених, які бачать в бронхіальній астмі першоджерело вторинної артеріальної гіпертензії - з віком у людей, які хворіють на бронхіальну астму, спостерігається підвищення артеріального тиску. Можна заперечити - гіпертонічна хвороба (вона ж есенціальна гіпертонія) спостерігається з віком у кожного першого. Інший момент - це те, що у астматиків підвищення артеріального тиску (стійке) спостерігається набагато раніше, і від цього набагато вище смертність і частота інвалідизації з приводу виникнення судинних катастроф (інфаркту міокарда та геморагічних, ішемічних інсультів).
Важливим аргументом на користь саме цієї концепції буде також і те, що хронічне легеневе серце, а як наслідок - і вторинна артеріальна гіпертензія, розвивається у дітей і підлітків, що страждає на бронхіальну астму. Але чи підтверджується статистика на рівні фізіології? Питання дуже серйозне, тому що встановивши істинну етіологію, патогенез і взаємозв'язок цього процесу з оточуючими факторами, можна розробити оптимізовану схему лікування.
Найбільш зрозумілу відповідь з цього приводу дав професор В.К. Гаврисюк з Національного інституту фтизіатрії і пульмонології імені Ф.Г. Яновського. Важливо те, що цей вчений є ще і практикуючим лікарем, а тому його думка, яке підтверджено численними дослідженнями, цілком може претендувати не тільки на гіпотезу, а й на теорію. Суть цього вчення викладена нижче.
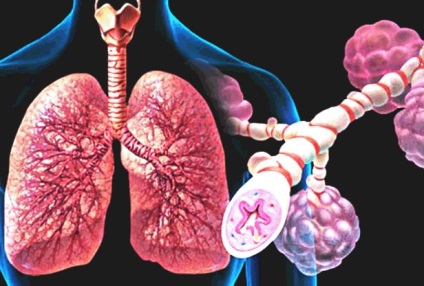
Для того, щоб зрозуміти всю цю проблему, необхідно глибше зрозуміти патогенез всього процесу. Хронічне легеневе серце розвивається тільки на тлі правошлуночковоюнедостатності, яка, в свою чергу, формується через підвищення тиску в малому колі кровообігу. Гіпертензія малого кола викликана гіпоксичної вазоконстрикції - компенсаторного механізму, суть якого полягає в зниженні забезпечення потоку крові в ішемізованих ділянках легень і напрямок течії крові туди, де інтенсивно проходить газообмін (так звані ділянки Веста).
Причини і наслідки
Слід зауважити, що для формування правошлуночковоюнедостатності з його гіпертрофією і подальшим формуванням хронічного легеневого серця необхідна наявність стійкої артеріальної гіпертензії. При бронхіальній астмі, навіть у найважчій формі, не відбувається постійне підвищення тиску в легеневій вені і артерії, а тому вважати цей патологічний механізм цілком етіологічним фактором вторинної артеріальної гіпертензії при бронхіальній астмі кілька неправильно.
Крім цього, є ще ряд дуже важливих моментів. При прояві транзиторної артеріальної гіпертензії, викликаної нападом задухи при бронхіальній астмі, вирішальне значення має підвищення внутригрудного тиску. Це прогностично несприятливий явище, так як через деякий час у хворого можна буде спостерігати виражене набухання шийних вен, з усіма наслідками, що випливають звідси несприятливими наслідками (за великим рахунком, симптоматика цього стану буде мати дуже багато схожого з тромбоемболією легеневої артерії, тому як механізми розвитку цих патологічних станів дуже схожі між собою).
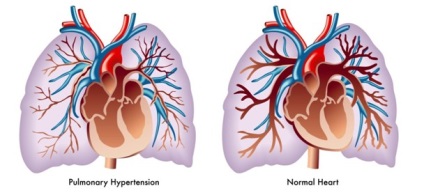
Схема формування порочного кола.
Через підвищення внутригрудного тиску і зниження венозного повернення крові до серця відбувається застій в басейні як нижньої, так і верхньої порожнистої вени. Єдино адекватної допомогою в цьому стані буде купірування спазму бронхів тими способами, які застосовуються при бронхіальній астмі (бета2-агоністи, глюкокортикоїди, метилксантини) і масивна гемодилюция (інфузійна терапія).
З усього вищевикладеного стає зрозуміло те, що гіпертензія не є наслідком бронхіальної астми як такої, з тієї простої причини, що виникає підвищення тиску в малому колі носить непостійний характер і не призводить до розвитку хронічного легеневого серця.
Інше питання - це інші хронічні захворювання дихальної системи, які викликають стійку гіпертензію в малому колі кровообігу. В першу чергу до них відноситься хронічне обструктивне захворювання легень (ХОЗЛ), багато інших захворювань, що вражають паренхіму легенів, по типу склеродермії або саркоїдозу. В цьому випадку - так, їх участь у виникненні артеріальної гіпертензії цілком обгрунтовано.
У незначної кількості хворих на бронхіальну астму (приблизно у дванадцяти відсотків) виникає вторинне підвищення артеріального тиску, яке, так чи інакше, взаємопов'язане з порушенням освіти поліненасиченої арахідонової кислоти, зв'язаних з надмірним викидом в кров тромбоксану-А2, деяких простагландинів і лейкотрієнів. Викликаний цей феномен, знову ж таки, зменшенням надходження кисню в кров до хворого. Однак більш значуща причина - тривале використання симпатоміметиків і кортикостероїдів. Вкрай негативний вплив на стан серцево-судинної системи при бронхіальній астмі мають фенотерол і сальбутамол, тому як у великих дозах вони істотно впливають не тільки на бета 2 -адренорецептори, а й здатні стимулювати бета 1 -адренорецептори, істотно підвищуючи частоту серцевих скорочень (викликають стійку тахікардію) , тим самим збільшуючи потребу міокарда в кисні, підвищуючи і без того виражену гіпоксію.
Також негативний вплив на функціонування серцево-судинної системи надають метилксантини (теофілін). При постійному вживанні ці препарати можуть призвести до вираженої аритмії, а як наслідок, до порушення роботи серця і наступної з цього артеріальної гіпертензії.
Вкрай погано на стан судин надають і систематично застосовуються глюкокортикоїди (особливо ті, які застосовуються системно) - за рахунок свого побічного ефекту, вазоконстрикції.
Тактика ведення хворих з бронхіальною астмою, яка дозволить знизити ризик розвитку подібного роду ускладнень надалі.

Варто відзначити той факт, що лікування подібного роду артеріальної гіпертензії проходить в рази складніше, ніж терапія класичної есенціальної гіпертонії, з огляду на те, що не можна застосовувати дуже багато ефективних препаратів. Ті ж самі бета-блокатори (візьмемо найостанніші - небіволол, метопролол) - незважаючи на всю їх Високоселективний, все одно впливають на рецептори, розташовані в легенях і цілком можуть привести до астматичні статусу (німому легкому), при якому вентолин вже точно не допоможе, з причини відсутності чутливості до нього.
Хоча всі перераховані вище наслідки при хронічному обструктивному бронхіті носять куди більш виражений характер і тягнуть набагато тяжчі наслідки, які можна порівняти з тим, про які було розказано в цій статті. Але то вже зовсім інша історія.
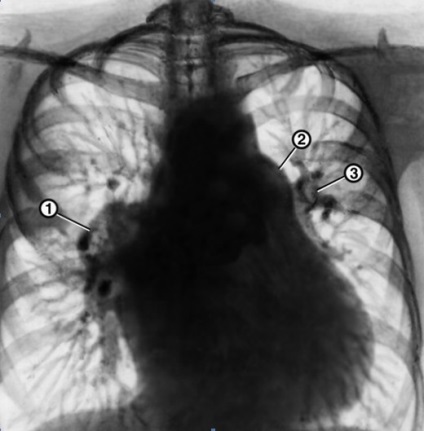
Рентгенограма хворого з вираженою гіпертензією малого кола. Цифрами позначені вогнища ішемії.
З усього перерахованого вище можна зробити наступні висновки:
- Бронхіальна астма сама по собі може викликати артеріальну гіпертензію, проте це трапляється у невеликої кількості хворих, як правило, при неправильному лікуванні, що супроводжується великою кількістю нападів бронхообструкции. І то, це буде опосередкований ефект, через трофічні порушення міокарда.
- Більш серйозною причиною виникнення вторинної гіпертензії будуть інші хронічні захворювання респіраторного тракту (хронічне обструктивне захворювання легень (ХОЗЛ), багато інших захворювань, що вражають паренхіму легенів, по типу склеродермії або саркоїдозу).
- Основна причина наступаючої гіпертензії у астматиків - це препарати, якими лікують саму бронхіальну астму.
- Систематичне виконання хворим призначених схем лікування і інших рекомендацій лікаря є гарантією (але не стовідсотковою) того, що процес прогресувати не буде, а якщо і буде, то набагато повільніше. Це дозволить тримати терапію на тому рівні, який був призначений спочатку, не призначати більш сильні препарати, побічні ефекти яких в подальшому не приведуть до формування артеріальної гіпертензії.