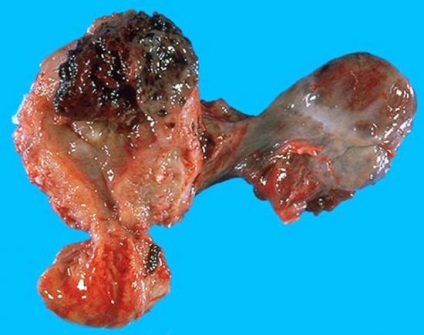
Захворювання може бути відносно доброякісним (міхурово занесення) або злоякісним (деструірующім міхурово занесення, трофобластическая пухлина плацентарної площадки, хоріокарцінома).
Епідеміологія
Етіологія і патологічна анатомія
Гістологічно виділяють міхурово занесення (повний або частковий), деструірующім міхурово занесення, трофобластичний пухлина плацентарної площадки і хоріокарциному.
- Пузирний замет являє собою скупчення оточених і позбавлених кровоносних судин ворсин хоріона; характерна гіперплазія трофобласта. Відмітна ознака деструірующего міхура занесення - вростання ворсин хоріона в міометрій.
- Трофобластичної пухлина плацентарної площадки в основному складається з клітин цитотрофобласту. Для хориокарциноме характерна анаплазия трофобласта; пухлина містить елементи цито- і синцитіотрофобласту, ворсинихоріона не визначаються.
При повному міхурово заметі відбувається подвоєння хромосом сперматозоїда (22 аутосоми і Х-хромосома) за відсутності хромосом яйцеклітини. Рідше (5% випадків) причиною служить запліднення "порожній" яйцеклітини одночасно двома сперматозоїдами; при цьому клітини міхура занесення набувають каріотип 46, XY або каріотип 46, XX.
При частковому міхурово заметі яйцеклітина одночасно запліднюється двома сперматозоїдами, але материнський гаплоїдний набір хромосом зберігається, що призводить до Триплоїд.
діагностика
При міхурово заметі спостерігаються кровотеча з статевих шляхів в I триместрі вагітності і загрозливий аборт. Можлива позаматкова вагітність. Величина матки випереджає термін вагітності, рівень ХГ в сироватці і в сечі вище, ніж при нормальній вагітності. Частини плоду не визначаються, серцеві тони не вислуховуються. Підтвердженням діагнозу служить виділення з матки видозмінених ворсин хоріона, що нагадують грона винограду.
Діагноз можна поставити і на підставі результатів УЗД.
Лікування міхура занесення
Якщо при вискоблюванні діагностований деструірующім міхурово занесення, показані екстирпація матки і хіміотерапія.
Хоріокарцинома виникає після міхура занесення (50% випадків), аборту, позаматкової вагітності, зрідка - після нормальних пологів.
Ефективні кілька схем лікування. Наприклад, метотрексат вводять в дозі 30 мг / м2 в / м щотижня до тих пір, поки не нормалізується рівень бета-субодиниці ХГ. За іншою схемою вводять метотрексат. 1 мг / кг в / м на 1, 3, 5 і 7-й дні курсу, і фолінат кальцію. 0,1 мг / кг в / в на 2, 4, 6 і 8-й дні курсу; інтервал між ін'єкціями повинен становити 24 год. В останньому випадку одужує більше 90% хворих, а побічна дія незначно.
Курси хіміотерапії повторюють до отримання трьох послідовних негативних результатів визначення рівня бета-субодиниці ХГ в сироватці. Згодом рівень бета-субодиниці ХГ вимірюють щомісяця протягом року. При високому рівні бета-субодиниці ХГ в сироватці, початку захворювання через 4 міс. і пізніше після пологів, метастази в головний мозок або в печінку, а також при неефективності монохіміотерапії метотрексатом призначають поліхіміотерапію.
Найчастіше використовують комбінацію метотрексату, дактіноміціном і циклофосфаміду. Курси хіміотерапії проводять кожні 3 тижні до тих пір, поки не буде досягнута повна ремісія. Крім того, застосовують цисплатин, блеоміцин і вінбластин; цисплатин, етопозид і блеомицин; а також чергування етопозиду, метотрексату і дактіноміціном з циклофосфамідом і винкристином. Остання схема високоефективна (виживаність перевищує 80%), менш токсична, ніж метотрексат, дактіноміцін і циклофосфамід, і вважається в даний час методом вибору.
При метастазах в головний мозок і печінку призначають опромінення вогнищ ураження в поєднанні з хіміотерапією.
Тривалі спостереження показують, що лікування трофобластичної хвороби не підвищує ризик ускладнень у матері і плоду при наступних вагітностях.
Всіх хворих з ранніми стадіями хориокарциноме вдається повністю вилікувати. Виживання хворих з віддаленими метастазами досягає 85%.
Отримати безкоштовну консультацію фахівця
по лікуванню даного захворювання Ви можете заповнивши анкету