Морфологічно рак століття частіше має будову плоскоклітинного раку. Його поділяють на три основні форми: диференційовану ороговевают, що спостерігається найбільш часто в області століття, Малодиференційовані зі слабо вираженим зроговінням і недиференційовані, коли зроговіння клітин не спостерігається.
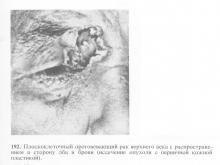
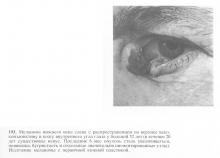
Клінічний перебіг і темп зростання раку шкіри століття значно швидше, ніж базаліоми, однак вони мають багато схожих рис. Розрізняють вузлову і виразкову клінічні форми плоскоклітинного раку століття, характерні для ранніх стадій розвитку раку. Надалі в міру збільшення пухлинної інфільтрації відмінності між вузловий і виразкової формами зникають (рис. 192). При пробі з натягом шкіри новоутворення має біло-перловий колір. У світлі щілинної лампи ракова пухлина виглядає більш соковитою, ніж базаліома. Стеаринової просвічування пухлини визначається при огляді вузькою щілиною. При великому і малому збільшенні видно білуваті точкові включення, які відповідають місцям зроговіння в глибоких ділянках новоутворення.
На відміну від базаліоми плоскоклітинний рак століття має здатність метастазировать в регіонарні лімфатичні вузли (привушні і глибокі яремні).
Поширеність раку століття за стадіями визначається відповідно до затвердженої класифікації:
- I стадія - пухлина або виразка з найбільшим діаметром до 10 мм, але обмежена дермой; зміщується; регіонарні метастази не визначаються.
- II стадія - а) пухлина в діаметрі до 2 см, проростає всю товщу століття. Регіонарні метастази не визначаються; б) пухлина I або Па стадії з одиночним зміщується регіонарним метастазом.
- III стадія: а) пухлина більше 2 см, проростає кон'юнктиву, поширюється в орбіту; регіонарні метастази не визначаються; б) пухлина I, Па або Ilia стадії з наявністю одиночного обмежено зміщується або множинних зміщаються метастазів.
- IV стадія - пухлина поширюється в орбіту, проростає в епісклерит, може вростати по емісарів в порожнину очного яблука, в додаткові пазухи носа; руйнує кістки черепа. Визначаються множинні регіонарні або віддалені метастази.
За даними Г. Г. Зіангіровой (1979), наведеними в нашій спільній книзі, серед 82 хворих з плоскоклітинний рак століття, простежених до 5 років і більше, у 8 зазначалося проростання пухлини в орбіту (у 3 воно було причиною смерті) і у 10 - метастазування в регіонарні лімфатичні вузли.
Рак мейбомієвих залоз (синоніми: карцинома мейбоміевих залоз, аденокарцинома мейбомієвих залоз, рак сальних залоз). Спостерігається рідко (1 -1,5%), однаково часто у чоловіків і жінок у віці 40-60 років, однак описані випадки захворювання у дітей. Гістологічна картина принципово не відрізняється від аденокарциноми сальної залози і протікає часто виключно злокачественно.
Розпізнавання раку мейбомиевой залози майже по всіх випадках дуже важке, тому що в початковому періоді він майже не відрізняється від перебігу банального халазиона. Звідси велика кількість діагностичних помилок. У всіх 9 наших спостереженнях спочатку рак мейбомиевой залози приймався за халазион і такий діагноз іноді не змінювався до 8 міс. У ранніх стадіях розвитку раку мейбомиевой залози пухлина зазвичай розташовується в товщі століття і має жовтуватий колір, викликає потовщення століття, іноді досить довго в процес не втягується епідерміс. Однак такі симптоми, як втягнути інтермаргінального простору століття і хряща з боку кон'юнктиви, коли запальні процеси майже відсутні, повинні насторожувати лікаря і спонукати його частіше використовувати цитологічне дослідження пунктату. В інших випадках рак мейбомиевой залози проявляється раннім проростанням хряща століття і утворенням сіро-рожевих папілломатозних розростань на кон'юнктиві. У цих випадках розвивається супутній кон'юнктивіт (односторонній), який лікуванню не піддається. Жовтувато-сіра горбиста пухлина просвічує через кон'юнктиву. Злоякісність раку мейбомиевой залози обумовлює досить раннє проростання пухлини в орбіту і метастазування не тільки в регіонарні лімфатичні вузли, але і у віддалені органи. Прогноз несприятливий.
Меланома століття зустрічається відносно рідко; за даними 3. Л. Стенько (1971), вона спостерігається у 0,94% всіх хворих із злоякісними пухлинами органу зору. Кілька частіше хворіють жінки, особливо в період менопаузи. Меланома шкіри століття частіше розвивається на грунті попереднього невуса (приблизно в 65%), і ця обставина дуже ускладнює мікроскопічну діагностику і розмежування цих двох процесів. Менше діагностичних труднощів при меланома, що містять пігмент і виникають нема на грунті раніше існуючих невусів. Найчастіше в області століття зустрічаються епітеліально-клітинна і змішана форми меланоми, дуже рідко - веретено-клітинна. У всіх цих формах меланоми відбувається активний синтез меланіну, і це підтверджує позитивна реакція з діоксіфенілаланін, який в реакції з ферментом тирозинази перетворюється в меланін. Багато патологоанатоми вважають цю реакцію дуже складною для діагностичних цілей. P. Masson (1965) пропонує замість реакції з діоксіфенілаланін використовувати метод сріблення, за допомогою якого вдається виявити гранули меланіну, в тому числі і при безпігментні формах меланоми.
Клінічний перебіг меланоми шкіри століття мало відрізняється від меланом інших локалізацій. Враховується розвиток передував невуса і його зміни в процесі малігнізації: малюнок пухлини змінюється, з'являється горбистість на поверхні, пігментація стає нерівномірною, з'являються окремі плями (рис. 193). За допомогою щілинної лампи вдається виявити застійне повнокров'я судин по периферії пухлини. При меланома століття, які досягли діаметра до 8 мм, клінічна картина не викликає сумнівів - пухлинний вузол темний, пігментований, легко кровоточить, при цьому можна взяти відбитки з поверхні новоутворення для цитологічного дослідження. Меланома століття також має здатність метастазировать в регіонарні лімфатичні вузли і віддалені органи.
Діагностика меланоми століття дуже часто скрутна. Труднощі особливо спостерігаються при безпігментні і слабопигментированние формах меланоми. Досвід показує, що їх діагностика виключно морфологічна. У диференціальної діагностики меланом пропонується використовувати радіофосфорную і люмінесцентну проби, реакцію Якша на меланурію, локальну термометрію. Однак при меланома століття є особливості. Наприклад, 3. Л. Стенько (1971) показала, що якщо при меланомі перевищення накопичення радіоактивного фосфору досягає 100-200%, то при меланома століття розміром до 5 мм (а їх при цій локалізації більшість) такого перевищення не визначається. Використання люминисцентного дослідження, що допомагає діагностувати меланому, дозволяє також уточнити кордон пухлини для обсягу майбутньої операції. Реакція Якша на меланурію при діагностиці меланом століття майже не має значення, бо реакція стає позитивною при новоутвореннях діаметром більше 8-10 мм і генералізації меланоми. Дані тепловидения при меланомі повинні бути використані в комплексі з іншими допоміжними методами діагностики.
Злоякісні м'якотканні пухлини століття (фібросаркома, ангіосаркома і ін.) Зустрічаються вкрай рідко і практично розглядаються як казуїстичні.
Лікування пухлин століття. Здійснюється декількома методами в залежності від їх гістологічної будови, клінічного перебігу, розмірів і локалізації.
Доброякісні пухлини підлягають переважно хірургічного лікування шляхом електрокоагуляції, кріодеструкції та видалення. При невеликих папіломах і ангіома зазвичай виробляють коагуляцію. При великих гемангіомах діатермокоагуляцію здійснюють голчастим електродом, проколюючи в різних напрямках тканину пухлини. Кріодеструкція проводиться без анестезії і може бути використана практично при всіх доброякісних пухлинах століття, якщо є наконечники різних діаметрів. Променева терапія використовується переважно при гемангіомах в дитячій практиці.
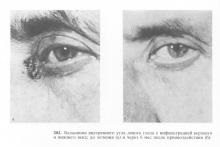
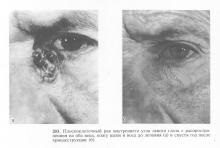
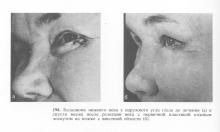
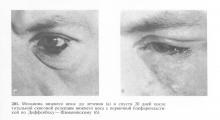
Местнодеструірующім і злоякісні пухлини століття (базаліома, рак та ін.) В принципі лікують однаково. Хороших результатів можна домогтися при ранніх стадіях, використовуючи хірургічний метод (рис. 194, 195, 196), променевої, а також криовоздействие.
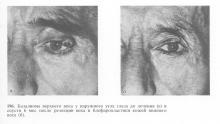
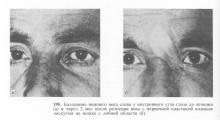
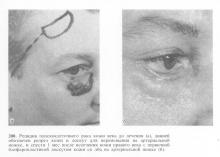
У разі виникнення рецидиву хірургічний метод може бути використаний знову. Видалення навіть невеликих злоякісних пухлин призводить до утворення дефектів століття, тому завжди стоїть питання про блефаропластиці, різноманітні методики якої описані в численних інструкціях. Різноманітність методик обумовлено різними локалізаціями новоутворень, їх розмірами і можливостями використання місцевих тканин. Так, що утворився після наскрізної резекції або тотального видалення століття дефект може бути заміщений переміщенням зустрічних трикутних шкірних клаптів або використанням шкірних клаптів на ніжці зі шкіри верхньої повіки або скроневої області (рис. 197-201). Слизова оболонка відновлюється за рахунок слизової оболонки очного яблука або іншого століття. З метою збереження правильної форми очної щілини необхідно розсікти латеральну зв'язку століття в середній третині, зблизити краю зв'язки до необхідної довжини і накласти П-подібний шов.
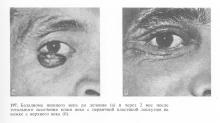
Криогенний метод лікування злоякісних пухлин століття вивчався нами на протязі 10 років. Лікуванню піддалися 120 хворих з різними локалізаціями і поширеністю пухлин після раніше використаних хірургічних і променевих методів лікування. Досвід показав, що вакуумний метод ефективний і його потрібно впроваджувати в практику (рис. 202, 203).
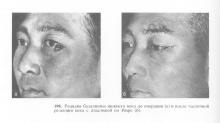
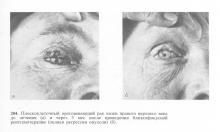
Променева терапія, зокрема близькофокусна рентгенотерапія і її різні методики, використовуються диференційовано в залежності від поширеності злоякісної пухлини, локалізації і гістологічної будови (рис. 204). При опроміненні необхідно захистити очне яблуко. Для цього можна використовувати півсферичний просвинцьованої очної протез.
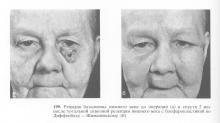
Комбіноване лікування проводиться переважно при поширених, в тому числі рецидивних, пухлинах: спочатку проводиться дистанційна гамма-терапія, потім широке висічення пухлини аж до екзентерація.
Хіміотерапевтичний метод лікування не отримав широкого поширення, хоча вивчався всебічно. Омаіновой мазь ефективна в лікуванні пухлин, розташованих поза війкового краю століття.
Прогноз лікування доброякісних пухлин століття зазвичай хороший. При невеликих злоякісних новоутвореннях (I-II стадії) він також сприятливий. При поширених базаліомах і плоскоклітинному раку (III стадії) 5-річне лікування спостерігається в 60-70%. Віддалені результати лікування меланом століття погані - лише 10-13% хворих переживають 5 років після лікування. Однак за даними 3. Л. Стенько, з 35 хворих з меланомою протягом 5 років померло четверо.