... розвиток даного синдрому спостерігається при патологічному напрузі клубово-поперекового м'яза.
Етіологія і патогенез
Синдром клубово-поперекового м'яза (psoas-syndrom) є вторинним рефлекторним вертеброгенні синдромом (на тлі поперекової вертебральной патології) або різновидом м'язово-тонічних і нейродистрофических синдромів, обумовлених безпосередньо пошкодженням м'язи в результаті травми, тазововой патології різної етіології (запальної, онкологічної, дистрофічній) , а також патологією тазостегнового суглоба (перелом шийки стегнової кістки, артрит тазостегнового суглоба, початкова стадія асептичного некрозу головки бе Дрени кістки). Синдром клубово-поперекового м'яза зустрічається у 30 - 40% пацієнтів із захворюваннями кульшового суглоба і як самостійне захворювання у 2.5% (зазвичай у осіб молодого віку).
Маніфестації клінічних проявів сприяють захворювання кишечника, жовчного міхура або нирок (див. Статтю «Рефлекторні больові м'язові синдроми при нефроптоз (клініка)» в розділі «вертебрологія» медичного порталу DoctorSPB.ru). Реалізація загострення зазвичай обумовлена фізичним навантаженням.
АНАТОМІЯ клубово-поперекового М'ЯЗА
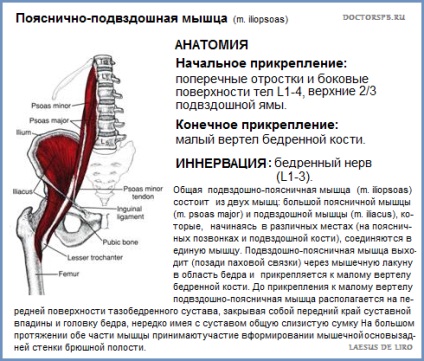
Загальна клубово-поперековий м'яз (m. Iliopsoas) складається з двох м'язів: великий поперекового м'яза (m. Psoas major) і клубової м'язи (m. Iliacus), які, починаючись в різних місцях (на поперекових хребцях і клубової кістки), з'єднуються в єдину м'яз. Клубово-поперековий м'яз виходить (позаду пахової зв'язки) через м'язову лакуну в область стегна і прикріплюється до малого рожна стегнової кістки. До прикріплення до малого рожна клубово-поперековий м'яз розташовується на передній поверхні тазостегнового суглоба, закриваючи собою передній край суглобової западини і головку стегна, нерідко маючи з суглобом загальну слизову сумку. На великій відстані обидві частини м'язи беруть участь у формуванні м'язової основи задньої стінки черевної порожнини.
Велика поперековий м'яз (m. Psoas major) починається п'ятьма зубцями від бічної поверхні тіл XII грудного, чотирьох верхніх поперекових хребців і відповідних міжхребцевих хрящів. Більш глибокі м'язові пучки беруть початок від поперечних відростків усіх поперекових хребців. Розташовуючись попереду поперечних відростків, цей м'яз щільно прилягає до тіл хребців. Кілька звужуючись, м'яз прямує донизу і трохи назовні і, з'єднуючись з пучками клубової м'язи, m. iliacus, утворює загальну клубово-поперекову м'яз.
Подвздошная м'яз (m. Iliacus) масивна, плоска і заповнює всю клубову ямку, fossa iliaca (клубової кістки), прилягає з латеральної боку до великого поперекового м'яза. Починається від верхніх двох третин клубової ямки, внутрішньої губи клубового гребгня, передній крижово-клубової і клубово-поперекової зв'язок. Пучки, що становлять м'яз, віялоподібно сходяться до linea terminalis і тут зливаються з пучками m. psoas major, утворюючи m. iliopsoas.
Клубово-поперековий м'яз (m. Iliopsoas) згинає стегно в тазостегновому суглобі, обертаючи його назовні. При фіксованому стегні нахиляє (згинає) тулуб вперед. Іннервація: rr. musculares plexus lumbalis (L1-L4). Кровопостачання: аа. iliolumbalis, circumflexa ilium profunda.
Клінічна картина і діагностика
У розпізнаванні синдрому клубово-поперекового м'яза (іліопсоалгіі) допомагають характерні клінічні ознаки даного синдрому.
Скарги. Хворі скаржаться на що ломить біль у поперековій ділянці, що з'являються потім в паху або в нижній частині сідниці. Болі посилюються в положенні на животі, при ходьбі, розгинанні стегна, поворотах тулуба в «здорову сторону».
Вертебральна, позна і локомоторная симптоматика. Характерний прекос таза на стороні поразки, що призводить до функціонального вкорочення нижньої кінцівки і Гіперлордоз поперекового відділу хребта. При ходьбі або в положенні стоячи хворий нахилений вперед або в хвору сторону. Нахил назад неможливий, а вперед легко вдається. Хворі вважають за краще лежати на спині або на боці з зігнутою ногою, що обумовлено клубово-поперекової миофиксация. Цим же пояснюється і фіксована поперековий деформація, частіше за типом кіфозу. Якщо ж тоническая активність м'язи формує гіперлордоз, то виникає саме несприятливий S-подібне викривлення хребта в сагітальній площині. Хворі майже не можуть ходити, вважають за краще сидіти або лежати тільки на боці. З'являється або посилюється спонтанна біль в паху і попереку при розгинанні стегна (симптом Вассермана, що розглядається в даний час як тест на розтягнення клубово-поперекового м'яза). Характерна хворобливість м'язи і її сухожилля зараз нижче середини пупартовой (пахової) зв'язки або місця її прикріплення до малого рожна. Дана зона нейроміофіброза пальпується в нижньо-зовнішньому ягодичном квадраті. Іноді вдається пропальпувати хворобливу м'яз через розслаблену черевну стінку (аналогія з симптомом Школьникова-Осна). Характерна позитивна реакція постизометрической розслаблення попереково-клубової м'язи: збільшення обсягу рухів в суглобі після тривалого (2-5 хвилин) розтягування поперекового м'яза по С. П. Веселовського, позитивний результат після виконання лікувально-діагностичної блокади m. iliopsoas.
Ускладнення з боку тазостегнового суглоба. Патологія клубово-поперекового м'яза призводить до перекосу тазу «в хвору сторону», тиску на область кульшового суглоба, викликаючи вторинне його запалення і ротаційно-сгибательную і приводить контрактуру (різновид гіперпрессіонного синдрому тазостегнового суглоба). Цей симптомокомплекс є причиною стійких болів і контрактур не менше ніж у 30% хворих, імітуючи і обтяжуючи перебіг різних захворювань і пошкоджень кульшового суглоба (Угнівенко В.І.). Діагностику psoas-syndrom`а багато в чому ускладнює клінічне схожість даного синдрому з клінічними проявами артриту тазостегнового суглоба: біль в області головки стегнової кістки з іррадіацією в колінний суглоб, стегно ротировано назовні, зігнуте і приведено, активне згинання в тазостегновому суглобі різко обмежена.
Невральної симптомокомплекс. Невральної симптомокомплекс включає спочатку больові, а потім і парестетіческая явища по передній і внутрішньої поверхонь стегна, а іноді і гомілки. Бувають скарги на незначне зниження сили в нозі, частіше відзначається при ходьбі. Визначається гіпестезія або гиперпатия нижче пупартовой зв'язки в передньо-медіальних відділах стегна і рідко гомілки. Можливі гіпотонія і гіпотрофія чотириголового м'яза, зниження колінного рефлексу.
Перебіг зазвичай хронічно-рецидивуючий, прогредиентное-регредіентное. Стадія загострення затягується більш ніж на один місяць. Регрес хвороби затяжний. Ремісія неповна.
На рентгенограмі поперекового відділу в прямій проекції іноді вловлюється збільшення щільності тіні великого поперекового м'яза на хворому боці, викривлення хребта у фронтальній площині, пов'язане з перекосом таза і гіперлордоз поперекового відділу.
При магнітно-резонансної томографії (МРТ) визначається збільшення контуру поперекового м'яза на рівні L2-L4, ймовірно за рахунок її гіпертонусу.
При голчастою ЕМГ в зоні виходу м'язи з-під пупартовой зв'язки відзначається наростання спонтанної активності при гиперєкстензии в тазостегновому суглобі і зниження амплітуди при макимальний зусиллі на ураженій Тороні.
Методи усунення синдрому попереково-клубової м'язи
На ранніх стадіях синдрому попереково-клубової м'язи (за винятком випадків виникнення даного синдрому при патології органів черевної порожнини та органів малого тазу) проводиться методом постизометрической релаксації, в разі неефективності виконується лікарська блокада м'язи. Комплексне лікування включає методи стабілізації поперекового відділу хребта (режим разгрузок, бандаж, лікувальну гімнастику з метою зміцнення м'язів тулуба), загальнозміцнювальну, протизапальну медикаментозну терапію, гідрокінезотерапію, міорелаксанти.
Постізометрична релаксація клубово-поперекового м'яза
Перший варіант. Початкове положення пацієнта - лежачи на спині, нога вільно звисає з кушетки. Початкове положення лікаря - стоячи обличчям до головного кінця, однойменної рукою фіксує верхню третину гомілки. На вдиху пацієнт піднімає пряму ногу, долаючи опір лікаря. Положення фіксується на 9 12 секунд. На видиху - нога вільно опускається вниз. Прийом повторюється 3 4 рази.
Другий варіант. Початкове положення пацієнта - лежачи на животі. Початкове положення лікаря - стоячи обличчям до головного кінця. Протилежні рука і стегно лікаря фіксують нижню третину стегна пацієнта, інша рука - поперековий відділ хребта. На вдиху - пацієнт прагне притиснути ногу до кушетки, а лікар надає опір. Положення фіксується на 9 12 секунд. На видиху - лікар виробляє пасивне розтягування м'яза, піднімаючи ногу пацієнта вгору і фіксуючи поперек. Прийом повторюється 3 4 рази.
Третій варіант. Початкове положення пацієнта - лежачи на спині, на кінці кушетки, таз у краю кушетки. Нога, на стороні релаксіруемой м'язи, вільно звисає, інша - зігнута в колінному і тазостегновому суглобах. Початкове положення лікаря - стоячи біля ножного кінця кушетки, обличчям до хворого. Одна рука лікаря фіксує нижню третину стегна, інша - верхню третину гомілки зігнутої здорової ноги. На вдиху - пацієнт прагне підняти опущену ногу, долаючи опір лікаря. Положення фіксується на 9 12 секунд. На видиху - лікар виробляє пасивне розтягнення м'яза помірним тиском на стегно опускається ноги. Прийом повторюється 3 4 рази.
Лікарські блокади m.iliopsoas за методиками, розробленими в ЦІТО
Перший варіант. Лікарську суміш в обсязі 50 - 100 мл (0.5% розчин новокаїну, 25-50 мг. Гідрокортизону, 400 мг. Ціанокобаламіда) після відповідної анестезії через голку довжиною 15-20 см. Вводять в черевце iliopsoas, розташоване в області малого тазу. Напрямок голки: місце входу - 6 см. Нижче пахової складки на рівні середньої і зовнішньої її третини, напрямок голки під кутом 30 градусів до поверхні стегна в напрямку до задньої верхньої ості клубової кістки, через lacuna musculorum в порожнину малого таза до появи опору м'язової фасції . Правильність введення визначають у міру появи парестезії в проекції іннервації стегнового нерва і усунення м'язового компонента згинальних контрактури в тазостегновому суглобі.
Другий варіант. Блокада поперекового м'яза паравертебральним доступом. Паравертебрально (відступивши від остистого відростка на 5-6 см) на рівні L1-L2 вводять пункційну голку довжиною 15-20 см. До упору в поперечний відросток хребця і, огинаючи його по верхньому краю, до відчуття "провалу" на глибину 5 см. в передньому напрямку. При технічно правильному проведенні блокади в момент введення з'являється відчуття тепла в кінцівки, парестезії, ліквідація болів в області тазостегнового суглоба.
Третій варіант. У разі відсутності навичок або необхідних для проведення повноцінної пункції інструментів, лікарську суміш вводять в область «ськарповського трикутника» назовні від судинного пучка.