Перші спроби хірургічного лікування клапанних вад серця в клінічній практиці були зроблені на початку ХХ ст. проте повідомлення про успішні серіях закритих втручань на мітральному клапані з'явилися лише після II Світової війни. Першим хірургом, які виконали в експерименті ще в 1926 р операції на клапанах в умовах відкритого серця під контролем зору, був росіянин М.М. Теребінський. Він використовував автожектор С.С. Брюхоненко - прообраз сучасних апаратів штучного кровообігу.
Сучасна ера серцевої хірургії бере свій початок з 1953 р коли американські вчені Дж. Гібон в Філадельфії і Ф. Додрілл в Детройті створили механічні насоси крові з оксигенацией. Першим хірургом, які зробили серію успішних клінічних операцій на відкритому серці в умовах штучного кровообігу, був американець Дж. Кірклін (1955), якого по праву можна назвати основоположником сучасної кардіохірургії.
Перші штучні протези клапанів серця були створені в кінці 50-х рр. У наступне десятиліття, поряд з біологічними протезами, вони знайшли широке застосування в лікуванні придбаних і вроджених вад серця. Реконструктивна клапаносохраняющая хірургія отримала своє практичний обгрунтування в 70-х рр. минулого століття.
В даний час можна говорити про те, що сучасна хірургія клапанів серця заснована на стандартах, що дозволяють радикально усувати клапанні пороки з низьким рівнем госпітальної летальності та надійними віддаленими функціональними результатами.
Метою операції вважають запобігання специфічних клапанних ускладнень (тромбоз, системні тромбоемболії, набряк легенів, порушення ритму серця, раптове припинення кровообігу, застійна серцева недостатність), нормалізацію серцевої гемодинаміки зі створенням умов для зворотного ремоделювання міокарда, зменшення або повне усунення симптомів серцевої недостатності.
Показання до операції визначають залежно від локалізації та вираженості патологічного процесу. Найбільш часто діагностують ураження мітрального і аортального клапанів, рідше - трикуспідального і легеневого. Комбінації (стеноз і недостатність) поразок на одному клапані відзначають досить часто. Нерідкі також сполучення, які включають одночасні дисфункції: кількох клапанів; клапанів і коронарних судин; клапаном і магістральних артерій (висхідна аорта і легенева артерія); клапанів і дефектів розвитку внутрішньосерцевих перегородок.
Стеноз мітрального клапана
Основний етіологічний фактор - ревматизм. Порок формується до 35-60 рр. Симптоми мітральногостенозу спостерігають при зменшенні ефективної площі відкриття клапана менш 2,5 см². Стомлюваність, задишка при фізичному навантаженні, кашель з мокротою, декомпенсація кровообігу по великому колу - етапи природного розвитку хвороби. Операція показана всім хворим з стенозом мітрального клапана, але вона більш ефективна до розвитку незворотного ремоделювання правих і лівих відділів серця (розмір ЛП не більше 55 мм, легенева гіпертензія не більше 50 мм рт.ст.) і важких гемодинамічних ускладнень, таких, як набряк легких, тромбоемболії і інсульти, цироз печінки і ниркова недостатність.
Недостатність мітрального клапана
Найбільш часто відзначають порушення функції клапана неревматической природи. Це або вроджена дисплазія з формуванням пролапсу і регургітації, або недостатність клапана при ускладненнях ІХС (ІМ задньої стінки). У Росії в кардіохірургічних стаціонарах переважають хворі з ревматичної етіологією пороку (як правило, поєднання недостатності і стенозу клапана), однак це переважання вже не настільки значно, як в кінці XX ст.
На відміну від мітрального стенозу, скарги і клінічні симптоми недостатності кровообігу спостерігають пізніше, що нерідко спричиняє пізнього направлення хворого до кардіохірурга. Хірургічне втручання показане до збільшення ЛП більше 55 мм, виникнення миготливої аритмії і зниження фракції викиду менше 55%.
Гостре виникнення мітральної регургітації (ІМ) і видиме її посилення (відрив сухожильних хорд при дисплазії) служить показанням до екстреного хірургічного втручання.
Чим раніше прийнято рішення про операцію з приводу дисплазії клапана з регургітацією, тим більша ймовірність виконання її зі збереженням клапана. Помірну, але органічну недостатність мітрального клапана слід також вважати обов'язковим показанням при необхідності виконання аортокоронарного шунтування з приводу стенозуючого атеросклерозу коронарних артерій.
При ревматичному ураженні клапана методом вибору у більшості хворих вважають протезування. Виняток може бути зроблено для молодих жінок, які планують вагітність, для хворих з абсолютними протипоказаннями до антикоагулянтної терапії і рідше для молодих хворих без кальцинозу клапана при спокійному перебігу ревматичного процесу і достатньої площі стулок.
При відмові від операції або її тимчасове відкладанні всім хворим з миготливою аритмією, розміром ЛП більше 50 мм, кардиомегалией і внутрішньосерцевих тромбозом (тромбоемболією) показана терапія непрямими антикоагулянтами.
Стеноз аортального клапана
Ця патологія - найбільш поширена і неухильно прогресуюча на тлі збільшення тривалості життя населення. В даний час в Росії на першому місці серед причин захворювання стоять ревматизм і атеросклероз. На другому місці - інволюційний (старечий, дистрофічний) кальциноз аортального клапана. Причиною захворювання також може бути вроджений двухстворчаний клапан, який при природному перебігу кальцинується на 5-6 декаді життя; при виникненні інфекційного ендокардиту можливі більш ранні кальцифікація і стенозирование (рис. 1).
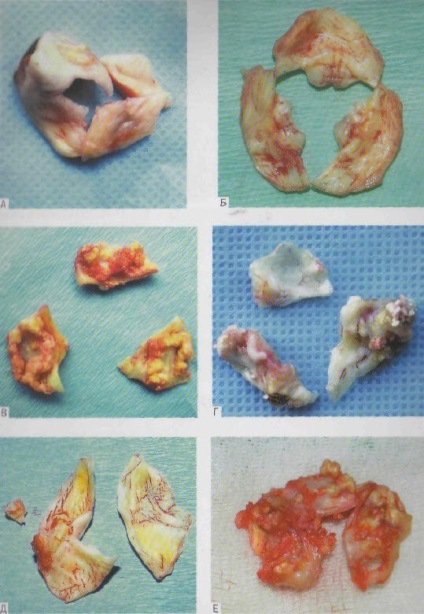
Мал. 1. Сучасна патологія аортального клапана: А - ревматизм з переважним стенозом; Б - ревматизм з переважною недостатністю; В - атеросклеротичнеураження; Г - инволюционная (стареча) дегенерація; Д - двостулковий аортальний клапан з помилковою коміссуру; Е - инволюционная дегенерація з пролікованих на інфекційний ендокардит
Близько третини хворих з аортальним стенозом потребують поєднаної операції: протезування клапана і шунтування коронарних артерій.
Стеноз аортального клапана вважають вираженим при зменшенні площі отвору менше 1 см², але клінічні ознаки з'являються вже при звуженні до 1,5 см². Однак важливо не зменшення площі, а її відповідність фізичним можливостям і рівню активності життя хворого (перепад тиску більше 30 мм рт.ст. в спокої і ставлення втрати тиску до величини серцевого викиду, рівне 1 мм рт.ст. слід вважати головними значеннями). Гіпертрофія і перевантаження ЛШ, запаморочення, симптоми відносної коронарної недостатності, аритмії служать показаннями для хірургічного лікування. При вираженій поєднаної ІХС показання до втручання на аортальному клапані ще більш ліберальні: кальциноз і перепад тиску в спокої на клапані ≥20 мм рт.ст.
Особливу групу складають, як правило, хворі похилого віку з безсимптомним, але інструментально підтвердженим стенозом аортального клапана, порушенням діастолічної функції ЛШ і, як наслідок, його дезадаптацією при фізичних навантаженнях. У таких хворих показання до операції слід ставити з урахуванням скарг, але незалежно від них.
Недостатність аортального клапана
Необхідність хірургічного лікування аортальнийнедостатності полягає в появі та прогресуванні об'ємної перевантаження ЛШ. Як наслідок, завжди буває не тільки його дилатація, а й помірна гіпертрофія. Найбільш несприятливий прогноз при комбінованому ревматичному ураженні аортального клапана, коли до вираженої регургітації приєднується помірний аортальнийстеноз. Такі хворі часто не пред'являють істотних скарг, аж до розвитку вторинної кардіоміопатії і кардиомегалии ( «бичаче серце»).
Хворі з чистою аортальною недостатністю - це хворі з вираженою дисплазією кореня аорти, ступінь якої залежить від поширеності енетіческого дефекту (від пролапсу стулок з регургітацією до класичних ознак синдрому Марфана).
У сучасній кардіохірургічної клініці операції з приводу аортальнийнедостатності виконують значно рідше, ніж при стенозі. Показанням служить стомлюваність, задишка, порушення ритму. Ці симптоми, як правило, стають значущими при фракції регургітації близько 30%. Іншим важливим критерієм вважають ступінь дилатації ЛШ ≥70 мм або її швидке прогресування при менших розмірах шлуночка в момент постановки діагнозу. Зниження фракції викиду ≤55% також служить важливим вказівкою на необхідність операції (при асимптомної перебігу значущим фактом вважають зменшення приросту фракції вигнання крові з ЛШ при навантаженні ..
Якщо аортальна недостатність поєднується з розширенням висхідної аорти, то швидкість цього процесу дилатації служить показанням до операції незалежно від прогресування обсягу регургітації на клапані. При розмірах висхідної аорти ≥50 мм операцію слід проводити незалежно від ступеня аортальної недостатності і функції ЛШ.
Екстрені показання виникають при розривах або розшаруванні висхідної аорти з розвитком гострої регургітації і об'ємної перевантаження ЛШ. Такий же гострий процес і невідкладність операції можливі при руйнуванні аортального клапана внаслідок інфекційного ендокардиту.
Хвороби трикуспідального клапана
Ізольований стеноз трикуспідального клапана при ревматизмі або ізольовану його недостатність як самостійне прояв дисфункції при дисплазії спостерігають рідко. Останнім часом почастішали випадки розвитку інфекційного ендокардиту трикуспідального клапана у хворих з наркотичною залежністю.
Найбільш часта причина виникнення показань до втручання на трікусіідальном клапані - функціональна (вторинна) недостатність при патології мітрального клапана з розвитком легеневої гіпертензії і правошлуночкової недостатності. Рідше показанням служить поєднана дисплазія мітрального і трикуспідального клапанів з регургітацією (у хворих з ДКМП).
Патологічний запалення, яке може локалізуватися на будь-якому клапані серця з подальшим порушенням його функції. Показанням до операції служать порушення гемодинаміки, неефективність антибактеріальної терапії (при відсутності симптомів генералізації інфекції - сепсису), великі і рухомі вегетації, симптоми системних емболій.
Пластика і протезування клапанів серця